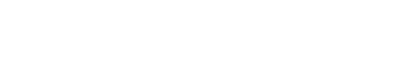-
【2026年最新】睡眠時無呼吸症候群とCPAP治療|基準変更で対象が広がります
この記事のポイント
・2026年6月からCPAPの保険適応が広がります
・これまで対象外だった方が再検査で適応になる可能性があります
・軽症〜中等症でもマウスピース治療という選択肢があります
・いびき・日中の眠気は「治療できる病気」ですはじめに
「いびきがひどい」「日中眠い」「検査したけど治療にはならなかった」
このような方にとって、2026年6月の制度改定は大きな意味があります。
これまでCPAP治療の対象外だった方の一部が、再検査で治療対象になる可能性があるからです。

睡眠時無呼吸症候群に対するCPAP療法を、自宅で行っている「いのぱぱ」のイラストです。
睡眠時無呼吸症候群とは
睡眠中に呼吸が止まる、あるいは浅くなる病気です。
・いびき
・日中の強い眠気
・起床時の頭痛
・集中力低下女性では、
・不眠
・だるさ
・朝の頭痛
・気分の落ち込みとして現れることもあります。
こうした症状がある場合は注意が必要です。
放置すると、高血圧・心筋梗塞・脳梗塞・不整脈などのリスクが上がることが知られています。
睡眠時無呼吸症候群は、
居眠り運転や交通事故リスクの上昇とも関連しています。
2026年6月から何が変わるのか
これまでとこれからを整理します。
CPAP保険適応の基準
検査
これまで
2026年6月以降
簡易検査(自宅)
REI/AHI 40以上
REI/AHI 30以上
精密検査(PSG)
AHI 20以上
AHI 15以上
つまり、より軽い段階から治療介入が可能になります。

AHI・REIとは?(検査結果の見方)
睡眠時無呼吸症候群では、「どれくらい呼吸が止まっているか」を数値で評価します。
その代表的な指標が AHI と REI です。AHI(エーエイチアイ)とは
1時間あたりに呼吸が止まった回数を表します。
正式には「無呼吸+低呼吸の回数」です。
精密検査(入院または施設で行うPSG)で測定されます。
REI(アールイーアイ)とは
こちらも基本的には同じ意味で、
1時間あたりの呼吸イベントの回数です。ただし、自宅で行う簡易検査で使われる指標です。
AHIとREIの違い(重要ポイント)
・AHI:実際に「眠っている時間」で計算
・REI:検査していた「時間全体」で計算そのため、一般的に
REIはAHIより少し低く出る傾向があります。重症度の目安
重症度
AHI / REI
正常
5未満
軽症
5〜15
中等症
15〜30
重症
30以上
今回の制度変更との関係
2026年6月以降は
・簡易検査(REI)30以上
・精密検査(AHI)15以上でCPAP治療の対象となります。
つまり、
これまで「軽症〜中等症」と言われていた方の一部が治療対象になる
ということです。
自宅で行う睡眠時無呼吸症候群の「簡易PSG検査」を受けている、いのぱぱのイラストです。
「以前ダメだった方」こそ再検査を
実はここが今回の一番重要なポイントです。
過去に
・「軽症ですね」
・「様子を見ましょう」と言われた方でも、今回の基準変更で治療対象になる可能性があります。
特に以下に当てはまる方は再検査を強くおすすめします。
・いびきが続いている
・日中の眠気がある
・体重が増えた
・血圧が上がってきた
睡眠時無呼吸症候群の診断に用いられる「精密PSG検査」を、自宅ベッドで受けているいのぱぱのイラストです。
CPAP治療は本当に意味があるのか
ここは患者さんが一番気になる部分です。
近年の大規模研究では、CPAP治療により
・死亡リスクの低下
・心血管イベントの減少が示されています。
また、使用時間が長いほど
・入院リスク
・救急受診が減る「用量反応関係」も確認されています。
つまり、しっかり使うほど効果が出る治療です。
睡眠時無呼吸症候群のマウスピース治療について
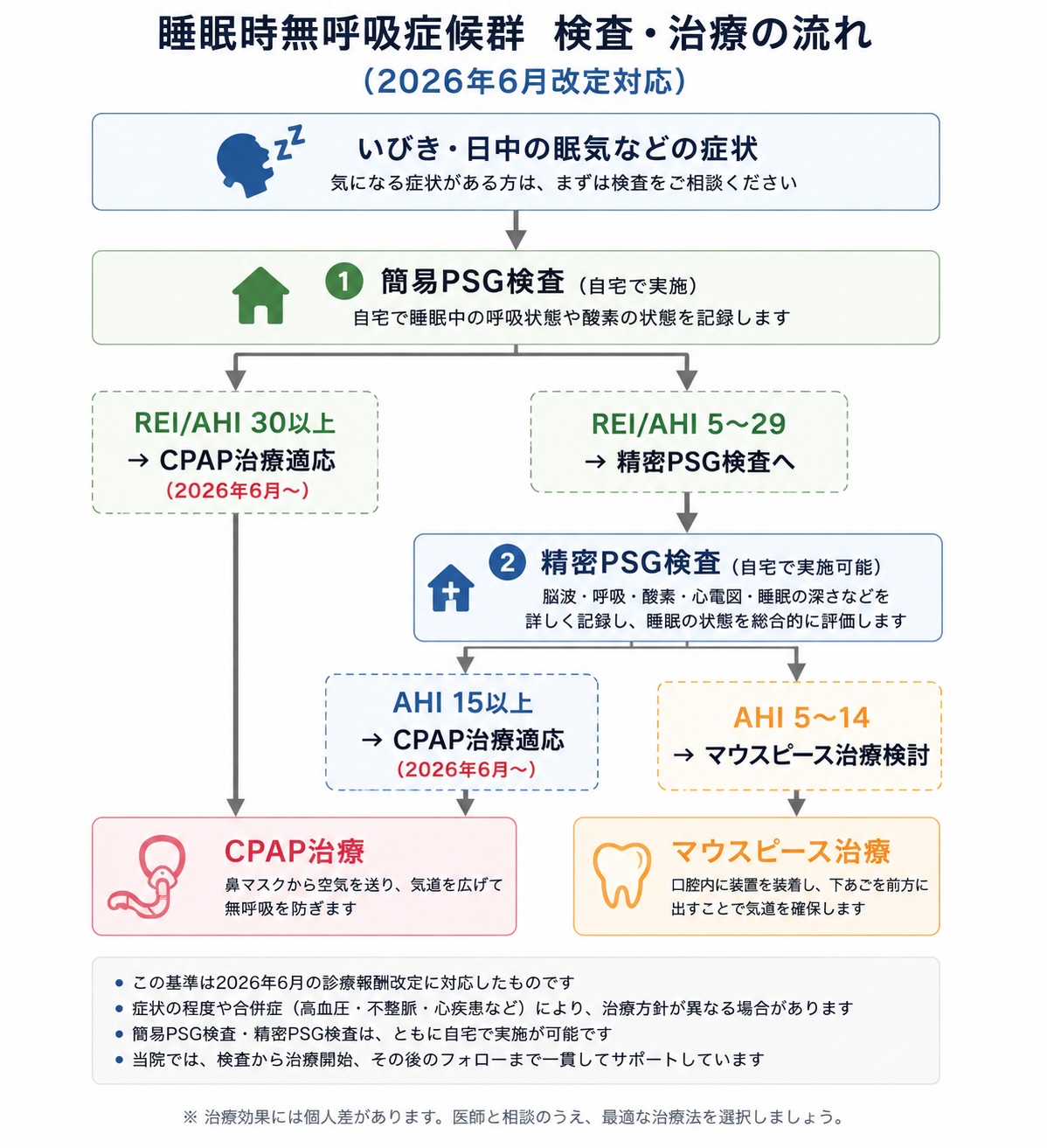
マウスピース治療(口腔内装置)とは?
睡眠中に下あごを少し前に出すことで、気道の狭窄を防ぎ、いびきや無呼吸を改善する治療法です。
「口腔内装置(OA:Oral Appliance)」とも呼ばれます。特に、
- 軽症〜中等症の睡眠時無呼吸症候群
- いびきが強い方
- CPAPが苦手な方
に適した治療です。

マウスピース(口腔内装置)によって下顎が前方へ移動し、狭くなった気道が広がる仕組みを示した比較イラストです。
保険適応となる条件
睡眠時無呼吸症候群の検査(簡易PSG・精密PSG)で、
- AHI 5以上
または - REI 5以上
が確認され、医師が必要と判断した場合、保険適応で作成できる場合があります。
一般的には、
- 軽症〜中等症
- CPAP適応外
- CPAPが継続困難
の方で選択されることが多いです。
※ 歯や顎の状態によっては適応外となる場合があります。
保険適応時の費用(3割負担の目安)
医科(検査・診察)
- 初診
- 睡眠検査
- 紹介状作成
などが別途必要です。
歯科でのマウスピース作成
3割負担の場合、
約10,000〜15,000円前後
が一般的な目安です。
※ 型取り・装着・調整料を含みます
※ 医療機関や調整回数により異なります自費診療の場合
検査結果や適応条件によっては、自費で作成する場合があります。
一般的な費用目安は、
約50,000〜150,000円前後
です。
材質や精密度、調整方法によって差があります。
マウスピース治療のメリット
- CPAPより違和感が少ない
- 持ち運びしやすい
- 旅行・出張でも使いやすい
- 電源不要
- いびき改善が期待できる
注意点・デメリット
- 重症の睡眠時無呼吸症候群では効果が不十分な場合があります
- 歯並びや顎関節症の状態によって適応できないことがあります
- 慣れるまで違和感を感じることがあります
- 定期的な歯科調整が必要です
福本医院での対応
福本医院では、
- 簡易PSG検査
- 精密PSG検査(自宅対応)
- CPAP治療
- 歯科連携によるマウスピース治療
まで一貫して対応しています。
「CPAPになるほどではないか気になる」
「いびきだけでも相談したい」
という方も、お気軽にご相談ください。当院でできること(心斎橋・内科)
福本医院では、
簡易検査だけでなく、
「自宅で可能な精密PSG検査」にも対応しています。・簡易検査(自宅で可能)
・精密検査(自宅で可能)
・CPAP治療導入
・歯科との連携によるマウスピースまで一貫して対応しています。
「検査だけ」「相談だけ」でも問題ありません。
受診の目安
以下に当てはまる方は一度ご相談ください。
・いびきを指摘された
・日中眠い
・以前検査したが異常なしと言われた
・高血圧・不整脈があるまとめ
今回の制度改定で、睡眠時無呼吸症候群の治療は一段と身近になります。
これまで見逃されていた方が、適切な治療につながる可能性があります。
「昔ダメだったから」と諦めている方こそ、今が見直すタイミングです。
よくある質問(FAQ)
睡眠時無呼吸症候群は自然に治りますか?
軽症で、体重増加や飲酒、鼻づまりなどが原因の場合は改善することもあります。
ただし、多くは慢性的に続く病気であり、放置すると高血圧・不整脈・心筋梗塞・脳梗塞のリスクが上がることが知られています。いびきだけでも検査した方がいいですか?
はい。
特に、・毎日いびきをかく
・呼吸が止まっていると言われた
・昼間眠い
・朝に頭痛がある
・高血圧や不整脈があるこのような方は、一度検査をおすすめします。
女性でも睡眠時無呼吸症候群になりますか?
はい。女性にも多くみられます。
女性では、
・不眠
・だるさ
・朝の頭痛
・気分の落ち込みとして現れることがあり、更年期以降に増える傾向があります。
痩せていても睡眠時無呼吸症候群になりますか?
はい。
肥満は大きな原因ですが、・顎が小さい
・舌が大きい
・鼻づまり
・骨格の影響などで、痩せている方でも起こります。
CPAP治療は一生必要ですか?
症状や体重変化によって変わります。
減量や生活習慣改善で軽快する方もいますが、多くの方では長期的な治療が必要になります。
ただし、CPAPによって睡眠の質や日中の眠気が改善し、「もっと早く使えばよかった」と感じる方も少なくありません。CPAPが苦手な場合はどうすればいいですか?
マスク調整で改善することも多いですが、合わない場合はマウスピース治療(口腔内装置)という選択肢があります。
軽症〜中等症では、保険適応になる場合があります。
簡易PSG検査と精密PSG検査の違いは?
簡易PSG検査は、自宅で行う比較的簡単な検査です。
鼻呼吸や酸素低下を測定します。精密PSG検査では、
・脳波
・呼吸
・酸素
・睡眠の深さ
などを詳しく解析できます。AHIとREIの違いは何ですか?
どちらも「1時間あたりに呼吸が止まった回数」を表す指標です。
・AHI:実際に眠っている時間で計算
・REI:検査していた時間全体で計算そのため、一般的にはREIの方が少し低く出る傾向があります。
昔「軽症」と言われました。再検査した方がいいですか?
はい。今回の2026年6月の基準変更で、以前はCPAP適応外だった方が対象になる可能性があります。
特に、
・いびきが続いている
・日中眠い
・体重が増えた
・血圧が上がったという方は、再検査をおすすめします。
睡眠時無呼吸症候群は何科を受診すればいいですか?
一般内科、呼吸器内科、循環器内科などで対応しています。
特に、
・高血圧
・不整脈
・心不全
などがある方では、循環器内科での評価も重要です。睡眠時無呼吸症候群は何歳くらいから増えますか?
40代以降で増加しますが、
若い方でも起こります。特に、
・肥満
・いびき
・高血圧
・飲酒習慣
がある方では注意が必要です。福本医院では何ができますか?
福本医院では、
・簡易PSG検査(自宅)
・精密PSG検査(自宅)
・CPAP治療導入
・歯科連携によるマウスピース治療まで一貫して対応しています。
「検査だけ」「相談だけ」でも可能ですので、お気軽にご相談ください。
参考文献
1. PAP治療の死亡率に対する影響のメタ解析
論文名: Positive airway pressure therapy and all-cause and cardiovascular mortality in people with obstructive sleep apnoea: a systematic review and meta-analysis of randomised controlled trials and confounder-adjusted, non-randomised controlled studies
著者: Benjafield AV, et al.
掲載誌: The Lancet Respiratory Medicine (2025年)
リンク: https://doi.org/10.1016/S2213-2600(25)00002-5
解説: 閉塞性睡眠時無呼吸(OSA)患者を対象に、陽圧呼吸(PAP)療法が「全死因死亡率」および「心血管死亡率」に与える影響を評価した研究です。ランダム化比較試験(RCT)に加えて、交絡因子を調整した非ランダム化比較試験のデータを統合したシステマティックレビューおよびメタ解析を実施し、治療介入と死亡リスクの関係を検証しています。
2. CPAP使用時間(アドヒアランス)と医療利用に関する研究
論文名: Dose-Response Relationship between Obstructive Sleep Apnea Therapy Adherence and Healthcare Utilization
著者: Malhotra A, et al.
掲載誌: Annals of the American Thoracic Society (2023年)
リンク: https://doi.org/10.1513/AnnalsATS.202208-738OC
解説: OSAに対する治療(主にCPAP療法)へのアドヒアランス(1夜あたりの実際の機器使用時間など)と、医療機関の利用(Healthcare Utilization)との間の「用量反応関係」を調査した研究です。機器の継続的な使用状況が、その後の医療リソースの利用にどのように関連しているかを実証データに基づいて分析しています。
3. 米国睡眠医学会(AASM)のPAP療法ガイドライン
論文名: Treatment of Adult Obstructive Sleep Apnea with Positive Airway Pressure: An American Academy of Sleep Medicine Clinical Practice Guideline
著者: Patil SP, et al.
掲載誌: Journal of Clinical Sleep Medicine (2019年)
リンク: https://doi.org/10.5664/jcsm.7640
解説: 米国睡眠医学会(AASM)が発行した、成人のOSAに対するPAP療法の公式な臨床診療ガイドラインです。システマティックレビューに基づき、CPAPやその他のPAP療法の適応基準、治療介入の有効性、初期設定や継続的なフォローアップに関する推奨事項が提示されています。
4. 日本循環器学会(JCS)ガイドライン 2023年改訂版
論文名: JCS 2023 Guideline on the Diagnosis and Treatment of Sleep Disordered Breathing in Cardiovascular Disease(循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン 2023年改訂版)
発行: 日本循環器学会(JCS)
掲載誌: Circulation Journal (2024年掲載)
リンク: https://doi.org/10.1253/circj.CJ-23-0489
解説: 日本循環器学会がまとめた、循環器疾患(心不全、不整脈、高血圧、冠動脈疾患など)を合併する睡眠呼吸障害(SDB)患者に対する診断と治療の指針です。心血管イベントへの影響を考慮したSDBのスクリーニング手法や、CPAP療法、ASV(適応型サーボ換気)療法の適切な適応基準などについて、最新のエビデンスに基づいて策定されています。
気になる症状がある方は、まずは簡易検査からご相談ください。
心斎橋で睡眠時無呼吸症候群の検査・治療をお探しの方は
福本医院のWEB予約またはLINEからご予約いただけます。「再検査したい」と一言添えていただければスムーズです。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.05.14 AHI, CPAP, CPAP治療, PSG検査, REI, SAS, いびき, いびき外来, マウスピース治療, 不整脈, 内科, 大阪市中央区, 循環器内科, 心斎橋, 日中の眠気, 無呼吸症候群, 睡眠時無呼吸症候群, 睡眠検査, 福本医院, 簡易PSG, 精密PSG, 高血圧
-
お腹が空いていない時に食べると太る理由 ― 人類は“飢餓”に備えて、食べ過ぎた分を蓄えるから ―
この記事のポイント
- 「食べ過ぎ=意志が弱い」だけではなく、ストレスや不安、疲労など“感情”が食欲に大きく影響することがあります。
- エモーショナル・イーティング(情緒的摂食)は、脳やホルモン、自律神経とも関係する医学的な現象です。
- 我慢だけのダイエットは続きにくく、リバウンドにつながることがあります。
- 「睡眠」「ストレス管理」「食習慣の見直し」を整えることが、無理の少ない体重管理につながります。
- GLP-1受容体作動薬などの医学的サポートが有効な場合もあります。
- 福本医院では、生活習慣・ストレス・睡眠・体重変化を総合的に確認し、一人ひとりに合った方法を一緒に考えています。
「朝だから食べる」
「残したらもったいない」
「せっかくのホテルだから全部食べる」
「ストレスが溜まったから甘いもの」こうした“空腹ではない食事”が、現代の肥満の大きな原因になっています。

「朝だから食べる」「せっかくのホテルだから全部食べる」――空腹ではない食事が、現代の肥満につながっていることがあります。明るいホテル朝食で高カロリーな料理を楽しむ、いのねえのイラストです。
実は人間の脳や体は、本来「いつでも食べ物がある環境」を想定して進化していません。
しかし現代は、
- コンビニ
- ファストフード
- フードデリバリー
- 甘い飲料
- 超加工食品
- 24時間営業
によって、「お腹が空いていなくても食べてしまう環境」に囲まれています。
肥満は単なる“意志の弱さ”ではなく、
“太りやすい環境”そのものが原因と考えられています。「本当の空腹」と「脳の空腹」は違う
本来の空腹は、
- 胃が空になる
- 血糖が低下する
- エネルギーが必要になる
という“体のサイン”です。
一方、現代人が感じている食欲の多くは、
- ストレス
- 習慣
- 匂い
- CM
- SNSの食べ物画像
- 「ご褒美」
などによって脳が作り出している“偽の空腹”です。
専門的には、
- 情緒的摂食(Emotional Eating)
- 外的摂食(External Eating)
と呼ばれます。
なぜ空腹でないのに食べたくなるのか?
1.脳の「報酬系」が刺激される
甘いものや脂っこいものを食べると、脳内でドーパミンという快楽物質が分泌されます。
すると脳は、
「またあの快感を得たい」
と学習します。
その結果、
- 食べ物の写真
- コンビニの商品棚
- 甘い匂い
を見るだけで、“空腹ではないのに食べたくなる”状態になります。
2.ストレスで食欲が増える
ストレスを感じると、コルチゾールというホルモンが増加します。
このホルモンは、
- 甘いもの
- 炭水化物
- 高脂肪食
を欲しやすくすることが知られています。
「疲れると甘いものが欲しくなる」のは、気合いの問題ではなく、脳とホルモンの反応です。
3.「別腹」は本当に存在する
コース料理で満腹だったのに、デザートだけ食べられる。
これは気のせいではありません。
人間は同じ味には飽きますが、新しい味や刺激が加わると再び食欲が出ます。
これを
感覚特異的満腹(sensory-specific satiety)
と呼びます。
つまり、
- デザート
- 甘い飲料
- 締めのラーメン
は、“空腹”ではなく、“脳の刺激”で食べていることが多いのです。
「朝だから食べる」は本当に必要?
昔は、
- 栄養不足
- 肉体労働
- 飢餓
が大きな問題でした。
そのため、
「しっかり食べること」
には大きな意味がありました。
しかし現代は、
- 過食
- 運動不足
- 超加工食品
- 肥満
の時代です。
もちろん、朝食を食べた方が調子の良い人もいます。
ただ、
「お腹が空いていないのに習慣で食べる」
場合、摂取カロリーが増えてしまうことがあります。
大切なのは、
「朝食を食べるか」ではなく
「空腹で食べているか」
です。
人類は「飢餓」に適応して進化してきた
人類の長い歴史では、
- 食べ物が安定して手に入る
- いつでも食べられる
という環境の方が、むしろ珍しかったと考えられています。
獲物が取れない日や、十分な食料がない時期もありました。
そのため人間の体は、
「食べられる時にエネルギーを蓄える」
ように進化してきました。
つまり、
- 甘いものを欲する
- 高カロリーを好む
- 脂肪を蓄える
のは、もともと“生き残るため”の仕組みだったのです。
しかし現代は、
- コンビニ
- ファストフード
- 甘い飲料
- 24時間営業
- 超加工食品
によって、常に食べ物がある時代です。
その結果、
「飢餓に強い体」
が、逆に肥満や糖尿病につながりやすくなっています。
現代は「食べ過ぎる環境」
実際、
- 入院
- 合宿生活
- 実家での規則的な生活
では、自然に体重が減る人が少なくありません。
これは、
- 間食減少
- 甘い飲料減少
- 食事時間固定
- 夜食減少
など、“食環境”が変化するためです。
つまり肥満は、
「意志の弱さ」
だけではなく、
「現代社会の環境」
が大きく関係しています。
☕ コーヒーブレイク
「高級クラブのママさんは、なぜ太りにくいのでしょう?」

いの麗が、いのぱぱに「私の分も食べて」と優しく料理を取り分ける、心温まるフレンチディナーのワンシーンです。
夜の会食やアフターが多いのに、スタイルを維持している方は少なくありません。
もちろん個人差はありますが、実はそこには“現代人が見落としがちな習慣”が隠れていることがあります。
例えば、
- 本当に空腹の時だけ食べる
- 満腹なら残す
- 少量をゆっくり食べる
- 間食が少ない
そしてもう一つ大きいのが、
「毎日体重を測る習慣」
です。
体重を“お金”のように毎日細かく管理しているのです。
体重は、2〜3kg増えてから気づくより、
- 「昨日より少し増えた」
- 「最近増加傾向」
を早く把握することが重要です。
毎日測ることで、
- 食べ過ぎ
- 飲み過ぎ
- 夜食
- 運動不足
に自然と気づきやすくなります。
実際、減量成功者では、
“毎日の体重測定”
が共通習慣として知られています。
ダイエットで大切なのは「我慢」より「環境」
現代のダイエットで重要なのは、
- 空腹でない時は食べない
- 満腹なら残す
- 甘い飲料を減らす
- コンビニ習慣を見直す
- 睡眠を確保する
- タンパク質を意識する
- 毎日体重を測る
といった、“食欲を暴走させる環境”を整えることです。
「食べないように頑張る」より、
「食べ過ぎない環境を作る」
ことの方が、実は重要なのかもしれません。
こんな症状がある方は要注意
- 健康診断で体重増加を指摘された
- 血糖値が高い
- 脂肪肝
- 高血圧
- 睡眠時無呼吸症候群
- 食後すぐ眠くなる
- 夜に甘いものがやめられない
こうした症状の背景に、“空腹ではない摂食”が隠れていることがあります。
FAQ|「お腹が空いていないのに食べる」と太る理由
Q. お腹が空いていないのに食べると太りますか?
A. 必要なエネルギー以上にカロリーを摂取すると、余ったエネルギーは脂肪として蓄積されやすくなります。特に「習慣」「ストレス」「暇つぶし」での摂食は、体が必要としている食事ではないことがあります。
Q. 「別腹」は本当にありますか?
A. あります。人間は同じ味には飽きますが、甘いものや新しい味が出ると脳の報酬系が刺激され、満腹でも食欲が出ることがあります。これを「感覚特異的満腹」と呼びます。
Q. ストレスで甘いものが欲しくなるのはなぜですか?
A. ストレス時にはコルチゾールというホルモンが増加し、高糖質・高脂肪の食べ物を欲しやすくなります。
Q. 朝食は必ず食べた方がいいですか?
A. 人によります。重要なのは「朝だから食べる」ではなく、「空腹で食べているか」です。
Q. 毎日体重を測るとダイエットに効果がありますか?
A. はい。毎日の体重測定は「セルフモニタリング」と呼ばれ、減量成功者に多い習慣です。
Q. 肥満は「意志の弱さ」が原因ですか?
A. 肥満は単純に意志だけで説明できません。現代は、「食べ過ぎやすい環境」が存在しているためです。
大阪・心斎橋で肥満や生活習慣病のご相談なら
福本医院では、
- 肥満
- 高血圧
- 糖尿病
- 脂肪肝
- 睡眠時無呼吸症候群
- 医学的ダイエット
についてご相談いただけます。
気になる症状がある方は、
福本医院公式サイト
よりお気軽にご相談ください。参考文献
1. エモーショナル・イーティングの原因と治療
van Strien T. (2018). Causes of Emotional Eating and Matched Treatment of Obesity.
Current Diabetes Reports, 18(6), 35.
DOI: 10.1007/s11892-018-1000-x
論文リンク解説:
感情的摂食が起こる心理学的・生物学的背景を整理。単なるカロリー制限ではなく、ストレス管理や心理的特性に合わせた個別化治療の重要性を提唱しています。2. 脳内ドパミン受容体と食行動の関係
Eisenstein SA, et al. (2015). Emotional Eating Phenotype is Associated with Central Dopamine D2 Receptor Binding Independent of Body Mass Index.
Scientific Reports, 5, 11283.
DOI: 10.1038/srep11283
論文リンク解説:
感情で食べてしまう傾向は、BMI値とは無関係に脳の報酬系(ドパミンD2受容体)の働きと関連していることを示し、食欲の生物学的基盤を明らかにしました。3. ストレスによる食欲増進メカニズム
Epel E, et al. (2001). Stress may add bite to appetite in women.
Psychoneuroendocrinology, 26(1), 37-49.
DOI: 10.1016/S0306-4530(00)00035-4
論文リンク解説:
ストレスにより分泌されるコルチゾールが、高脂質・高糖質な「報酬系を刺激する食品」の摂取量を増やすことを示した代表的研究です。4. 睡眠不足と食欲調節ホルモンの乱れ
Taheri S, et al. (2004). Short Sleep Duration Is Associated with Reduced Leptin, Elevated Ghrelin, and Increased Body Mass Index.
PLoS Medicine, 1(3), e62.
DOI: 10.1371/journal.pmed.0010062
論文リンク解説:
短時間睡眠が「満腹ホルモン(レプチン)」を減少させ、「空腹ホルモン(グレリン)」を増加させることを示し、睡眠不足が肥満の独立したリスク因子であることを立証しました。5. 食事のバリエーションと過食
Brondel L, et al. (2009). Variety enhances food intake in humans: role of sensory-specific satiety.
Physiology & Behavior, 97(1), 44-51.
DOI: 10.1016/j.physbeh.2009.01.019
論文リンク解説:
味や見た目のバリエーションが多いと、「感覚特異的満腹感」がリセットされ、結果として総摂取量が増えてしまうメカニズムを解説しています。ダイエットのご相談は当院へ
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.05.11 エモーショナルイーティング, グレリン, コンビニ食, ストレス食い, ダイエット, ドーパミン, ファストフード, フレンチコース, レプチン, 会食, 体重管理, 別腹, 北新地, 医学的ダイエット, 報酬系, 外的摂食, 大阪市中央区内科, 心斎橋内科, 情緒的摂食, 時間制限食, 朝食, 毎日体重測定, 生活習慣病, 睡眠不足, 睡眠時無呼吸症候群, 福本医院, 空腹じゃないのに食べる, 糖尿病, 肥満, 脂肪肝, 超加工食品, 過食, 食べ過ぎ, 高級クラブ, 高血圧
-
めまい・頭痛の原因と受診の目安|不整脈との関係も医師が解説【大阪・心斎橋の内科】
この記事のポイント
・めまい・頭痛は「よくある症状」ですが、原因は大きく異なります
・片頭痛は治療でコントロールできる時代になっています
・めまいは「耳」と「脳」の見極めが重要です
・頭痛+めまいは前庭性片頭痛などの可能性もあります
・強い頭痛や神経症状を伴う場合は早めの受診が必要です・めまいの原因は耳・脳だけでなく「不整脈」など心臓の病気も含まれます
大阪・心斎橋で、めまい・頭痛にお悩みの方は
福本医院(内科・循環器内科)までご相談ください。片頭痛のイメージ図

ズキズキとした痛みが特徴の片頭痛に苦しむいのっちのイメージ図
めまい・頭痛でお悩みの方へ
原因と受診の目安を医師がわかりやすく解説
大阪・心斎橋の内科・循環器内科、福本医院です。
「めまいがする」「頭痛が続く」
こうした症状は日常的によく見られる一方で、原因は幅広く、放置してよいものと見逃してはいけないものが混在しています。本記事では、最新の国際論文や診療ガイドラインに基づき、めまい・頭痛の考え方を整理します。
頭痛は非常に多い病気です
世界的な疫学研究(GBD 2023)では、頭痛は最も身近な神経疾患の一つであり、特に片頭痛は若年〜中年層の生活の質を大きく低下させることが示されています。
代表的な頭痛には以下があります。
・片頭痛
・緊張型頭痛
・薬物乱用頭痛(痛み止めの使いすぎによる頭痛)特に片頭痛は、単なる「強い頭痛」ではなく、脳内の神経・血管系の異常(CGRPなど)によって起こる疾患であり、適切な治療でコントロール可能です。
頭痛の治療はここまで進んでいます
近年、頭痛治療は大きく進歩しています。
急性期治療では
・トリプタン
・NSAIDs
・ゲパント
・ジタンなど複数の選択肢があり、それぞれ効果や副作用のバランスが異なります。
また、頻回に起こる場合は予防治療を併用することで、発作の回数を減らすことが可能です。
重要なのは、「我慢する」ではなく、「適切に診断して治療を選ぶ」ことです。
めまいは原因の見極めが重要です
めまいは大きく分けて
・耳(内耳)に原因があるタイプ
・脳に原因があるタイプに分類されます。
多くは内耳の病気で、代表的なものとして
・良性発作性頭位めまい症(BPPV)
・前庭神経炎
・メニエール病などがあります。
一方で、脳梗塞など中枢性のめまいは見逃してはいけません。
BPPVのイメージ図

いのばあが体験する、頭の位置で起こるめまい(BPPV)のイメージ
めまいの原因として「不整脈」もあります
めまいは耳や脳の病気だけでなく、心臓のリズム異常(不整脈)によって起こることがあります。
不整脈により一時的に脳への血流が低下すると、
・ふらつき
・立ちくらみ
・意識が遠のく感じといった症状が出ることがあります。
特に注意が必要なのは
・急にクラっとする
・動悸を伴う
・失神したことがあるといったケースです。
このような場合は、耳の検査だけでなく、心電図など循環器的な評価が重要になります。
医療現場でのめまいの評価方法
近年は、単に「ふらつく」という表現だけでなく、
・いつから
・どのくらい続くか
・どういうきっかけで起こるかを組み合わせて評価する方法(TiTrATEアプローチ)が重要とされています。
さらに、急性の強いめまいでは
眼の動きを見る検査(HINTS)が診断の精度を高めることが知られています。「めまい+頭痛」は注意が必要です
めまいと頭痛が同時にある場合、以下の可能性があります。
・前庭性片頭痛
・自律神経の不調
・不安やストレスに関連するめまい
・持続性知覚性姿勢誘発めまい(PPPD)特に前庭性片頭痛は見逃されやすく、「耳の病気と思っていたら実は片頭痛だった」というケースも少なくありません。
すぐに受診が必要な症状
以下の場合は、早めの受診をおすすめします。
・突然の激しい頭痛(これまでで最悪)
・手足のしびれ、ろれつが回らない
・強いふらつきで歩けない
・意識がぼんやりする
・頭痛と発熱、首の硬さを伴うこれらは脳や全身の病気が隠れている可能性があります。
よくある誤解
頭痛やめまいは「疲れ」や「年齢」のせいにされがちですが、実際には診断がついていないだけのことも多いです。
特に
・市販薬が効かない
・頻繁に繰り返す
・生活に支障が出ている場合は、一度きちんと評価することが大切です。
当院での対応
福本医院では
・頭痛のタイプ分類
・必要に応じた検査の判断
・薬物療法の最適化
・生活習慣のアドバイスを組み合わせて診療を行っています。
「様子を見るべきか」「受診すべきか」迷われている段階でも構いません。
まとめ
めまい・頭痛はありふれた症状ですが、原因は一つではありません。
適切に診断し、必要な治療を選ぶことで、日常生活は大きく改善します。
気になる症状がある方は、お気軽にご相談ください。
心斎橋でめまい・頭痛にお悩みの方へ
めまい・頭痛・動悸などの症状がある方は
自己判断せず、早めの受診をおすすめします。
WEB予約は下記より可能です。よくあるご質問
Q1. めまいと頭痛が同時に起こるのはなぜですか?
A. 前庭性片頭痛や自律神経の乱れが関与していることがあります。
Q2. めまいだけでも受診した方がいいですか?
A. 繰り返す場合や日常生活に支障がある場合は受診をおすすめします。
Q3. 頭痛が頻繁に起こるのは異常ですか?
A. 月に数回以上ある場合は治療対象になることがあります。
Q4. 片頭痛は治りますか?
A. 完全に消失しない場合もありますが、治療で大きく軽減できます。
Q5. 市販薬が効かない頭痛は危険ですか?
A. 二次性頭痛の可能性もあるため、一度評価が必要です。
Q6. めまいは耳の病気ですか?
A. 多くは耳ですが、脳の病気の可能性もあります。
Q7. 良性発作性頭位めまい症とは何ですか?
A. 頭の位置を変えたときに起こる、最も多いめまいです。
Q8. 前庭性片頭痛とは何ですか?
A. 頭痛とめまいが関連して起こる病気です。
Q9. めまいで脳梗塞の可能性はありますか?
A. 強いふらつきや神経症状があれば注意が必要です。
Q10. 頭痛で救急受診が必要なサインは?
A. 突然の激しい頭痛や神経症状を伴う場合です。
Q11. ストレスでめまいは起こりますか?
A. 自律神経の乱れにより起こることがあります。
Q12. めまいはどのくらい続くと危険ですか?
A. 数日以上続く場合や悪化する場合は受診をおすすめします。
Q13. 片頭痛の予防はできますか?
A. 生活習慣改善と薬物療法で予防可能です。
Q14. 雨の日に頭痛が出るのはなぜですか?
A. 気圧変化が関与していると考えられています。
Q15. めまいと吐き気は関係ありますか?
A. 内耳や自律神経の影響で同時に起こることがあります。
Q16. 頭痛で仕事に支障が出ています。受診すべきですか?
A. 日常生活に影響がある場合は治療対象です。
Q17. MRIは必要ですか?
A. 症状により必要な場合のみ行います。
Q18. めまいは自然に治りますか?
A. 軽症は改善しますが、繰り返す場合は治療が必要です。
Q19. 痛み止めの飲みすぎは問題ですか?
A. 薬物乱用頭痛の原因になることがあります。
Q20. どの診療科を受診すればいいですか?
A. 内科または神経系を扱う医療機関で相談可能です。
Q21. めまいは心臓が原因のこともありますか?
A. はい。不整脈などにより脳への血流が一時的に低下すると、めまいが起こることがあります。
Q22. 動悸とめまいが同時にあります。大丈夫ですか?
A. 不整脈の可能性があるため、一度心電図などの検査をおすすめします。
Q23. 失神しそうになるめまいは危険ですか?
A. 血圧低下や不整脈が関与している場合があり、早めの受診が必要です。
参考文献
1. Global, regional, and national burden of headache disorders, 1990–2023
- 誌名: The Lancet Neurology 2025;24(12):1005–1015
- 著者: Husøy AK, Xu YY, Steinmetz JD, et al.(GBD 2023 Headache Collaborators)
- 内容: 片頭痛・緊張型頭痛・薬物乱用頭痛(MOH)の世界負担を解析した最新GBD研究
- https://doi.org/10.1016/S1474-4422(25)00402-8
2. Migraine
- 誌名: The New England Journal of Medicine 2020;383(19):1866–1876
- 著者: Messoud Ashina
- 内容: CGRPを中心とした病態、急性期・予防治療を網羅した代表的総説
- https://doi.org/10.1056/NEJMra1915327
3. Pharmacologic Treatment of Acute Attacks of Episodic Migraine:A Systematic Review and Network Meta-analysis for the American College of Physicians
- 誌名: Annals of Internal Medicine 2025;178(4):507–524
- 著者: Gartlehner G, Dobrescu A, Wagner G, et al.
- 内容: トリプタン・NSAIDs・ゲパント・ジタンの比較を行ったネットワークメタ解析
- https://doi.org/10.7326/ANNALS-24-02034
4. Vertigo
- 誌名: The Lancet 1998;352(9143):1841–1846
- 著者: Robert W. Baloh
- 内容: 末梢性/中枢性めまいの鑑別、BPPV・前庭神経炎・メニエール病の基礎
- https://doi.org/10.1016/S0140-6736(98)05430-0
5. Dizziness: Approach to Evaluation and Management
- 誌名: American Family Physician 2017;95(3):154–162
- 著者: Muncie HL Jr, Sirmans SM, James E
- 内容: TiTrATEアプローチ、HINTS、BPPV診断・治療を含む実践的レビュー
- https://www.aafp.org/pubs/afp/issues/2017/0201/p154.html
6. The International Classification of Headache Disorders, 3rd edition (ICHD-3)
- 学会: International Headache Society
- 誌名: Cephalalgia 2018;38(1):1–211
- 内容: 世界標準の頭痛診断基準
- https://doi.org/10.1177/0333102417738202
7. 頭痛の診療ガイドライン2021(日本)
- 学会: 日本頭痛学会・日本神経学会・日本神経治療学会
- 和文: 医学書院
- 英文: Neurology and Clinical Neuroscience 2025
- 内容: 日本の標準的頭痛診療ガイドライン
- https://doi.org/10.1111/ncn3.70042
8. Vestibular migraine: Diagnostic criteria (Update)
- 学会: Bárány Society + International Headache Society
- 誌名: Journal of Vestibular Research 2022
- 内容: 前庭性片頭痛の国際診断基準(最新版)
- https://doi.org/10.3233/VES-201644
9. GRACE-3: Acute Dizziness and Vertigo in the Emergency Department
- 学会: Society for Academic Emergency Medicine
- 誌名: Academic Emergency Medicine 2023;30(5):442–486
- 内容: 急性めまいの救急診療(HINTS、画像適正化、BPPV治療)
- https://doi.org/10.1111/acem.14728
10. Diagnostic criteria for Persistent Postural-Perceptual Dizziness (PPPD)
- 学会: Bárány Society
- 誌名: Journal of Vestibular Research 2017;27(4):191–208
- 内容: PPPDの国際診断基準
- https://doi.org/10.3233/VES-170622
めまい・頭痛は原因によって治療が異なり、不整脈など心臓が関係する場合もあります。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.30 BPPV, めまい, めまい原因, めまい外来, 不整脈, 内科, 前庭性片頭痛, 動悸, 大阪内科, 大阪市中央区, 失神, 循環器内科, 心斎橋内科, 片頭痛, 立ちくらみ, 自律神経, 良性発作性頭位めまい症, 頭痛, 頭痛原因, 頭痛外来
-
肺炎球菌ワクチンが2026年に変更|PCV20とは?費用・対象・効果を医師が解説【大阪・心斎橋の内科】
■この記事のポイント
・2026年から高齢者の肺炎球菌ワクチンはPCV20へ変更されています
・1回接種で完結し、従来よりシンプルな制度になりました
・重症感染(敗血症など)の予防効果が期待されます
・すべての肺炎を防ぐわけではないため、正しい理解が重要です
65歳を迎えた方へ。
肺炎は高齢者で重症化しやすい病気です。
2026年からはPCV20(プレベナー20)による接種へ変更され、
1回の接種で予防効果が期待できます。
大阪市では自己負担6,000円(条件により免除あり)。
詳しくは医師までご相談ください。
大阪・心斎橋の内科 福本医院肺炎球菌ワクチンが変わりました(2026年最新)
65歳を迎える方を対象とした肺炎球菌ワクチンの制度が、2026年4月から変更されました。
これまで使用されていたワクチンに代わり、新たに「PCV20(20価肺炎球菌結合型ワクチン)」が導入されています。肺炎は日本において依然として重要な疾患であり、とくに高齢者では重症化や入院のリスクが高くなります。今回の制度変更は、その予防効果を高めることを目的としています。
肺炎球菌とは何か
肺炎球菌は、肺炎だけでなく、敗血症や髄膜炎などの重篤な感染症を引き起こす細菌です。
健康な方でも感染する可能性はありますが、特に次のような方ではリスクが高くなります。- 65歳以上の方
- 糖尿病や心臓病、呼吸器疾患のある方
- 免疫力が低下している方
日常的にみられる「肺炎」の中にも、肺炎球菌が関与しているケースは少なくありません。
2026年の制度変更のポイント
今回の変更で最も大きな点は、使用されるワクチンの種類です。
これまでの定期接種では、23価肺炎球菌多糖体ワクチン(PPSV23)が用いられていましたが、2026年度からは20価肺炎球菌結合型ワクチン(PCV20)へと変更されています。
この変更は、厚生労働省の方針によるものです。PCV20(プレベナー20)の特徴
PCV20は、20種類の肺炎球菌に対応した結合型ワクチンです。
従来のワクチンと比べ、免疫の質や持続性の点で優れていると考えられています。また、原則として1回の接種で完結するため、接種スケジュールがシンプルになったことも特徴のひとつです。
有効性に関する科学的根拠
肺炎球菌ワクチンの有効性については、多くの研究が行われています。
その中でも代表的なものが、The New England Journal of Medicineに掲載された大規模臨床試験です。この研究では、65歳以上の成人において、ワクチンに含まれる血清型による肺炎を約45%、侵襲性肺炎球菌感染症を約75%減少させる効果が示されています。
一方で、すべての肺炎を予防できるわけではない点も重要です。
原因となる細菌やウイルスは多岐にわたるため、ワクチンはあくまで「特定の肺炎球菌に対する予防」と理解する必要があります。集団免疫と今後の課題
肺炎球菌ワクチンは、小児への接種が広く行われるようになったことで、成人の感染も減少する「集団免疫」の効果が確認されています。
その一方で、ワクチンに含まれない型の菌が増える「血清型置換」という現象も報告されています。
PCV20のような多価ワクチンは、この課題に対応するために開発されたものです。日本の接種指針
最新の接種方針については、日本呼吸器学会などの学会が合同で提言を出しています。
65歳の方に対する定期接種は引き続き推奨されており、PCV20は有力な選択肢と位置付けられています。
ただし、新しいワクチンであるため、日本国内での長期的な有効性に関するデータは現在蓄積中です。
大阪市における対象と費用
制度の詳細は自治体ごとに定められており、大阪市では以下のようになっています。
対象者は、65歳の方、または60〜64歳で一定の基礎疾患を有する方です。
これは大阪市の制度に基づいています。自己負担額は6,000円となっており、生活保護受給者や市民税非課税世帯の方は免除の対象となります。
接種を検討したい方
以下に当てはまる方は、接種を前向きに検討することが望ましいと考えられます。
- 持病がある
- 体力の低下を感じている
- 過去に肺炎で入院したことがある
- 高齢のご家族と同居している
体調や既往歴によっては、接種のタイミングや適応について個別に判断が必要です。

65歳を迎えた方へ。
肺炎は高齢者で重症化しやすい感染症です。
2026年からは「プレベナー20(PCV20)」による接種へ変更され、
1回の接種で予防効果が期待できます。
体調や接種歴によって判断が異なる場合もありますので、
気になる方はお気軽にご相談ください。
大阪・心斎橋の内科 福本医院よくある質問
Q. いつ接種するのがよいですか?
65歳の誕生日を迎えた年度内に接種するのが基本です。
体調が安定している時期であれば、季節による制限は特にありません。Q. インフルエンザワクチンと同時に接種できますか?
原則として同時接種は可能です。
ただし、副反応の区別が難しくなるため、医師と相談のうえ判断します。Q. 風邪をひいているときは接種できますか?
発熱や明らかな体調不良がある場合は、回復してから接種します。
軽い鼻風邪程度であれば接種可能なこともありますが、個別判断となります。Q. 以前にPPSV23を接種していますが、PCV20は必要ですか?
接種歴や年齢によって対応が異なります。
追加接種が推奨されるケースもあるため、個別に確認が必要です。Q. 副作用が心配です
多くは接種部位の痛みや軽い発熱などで、数日以内に改善します。
重篤な副反応はまれとされています。Q. 肺炎には必ず効きますか?
すべての肺炎を予防するものではありません。
ただし、肺炎球菌による重症感染の予防効果は高いとされています。Q. 家族も接種したほうがいいですか?
高齢者や基礎疾患のある方は特に推奨されます。
同居家族の感染予防という観点でも重要です。Q. 接種しないとどうなりますか?
必ず感染するわけではありませんが、重症化リスクは高くなります。
とくに高齢者では入院や死亡につながるケースもあります。Q. 予約は必要ですか?
ワクチンの在庫や接種体制の関係で、事前予約をお願いすることが一般的です。
Q. どこの医療機関でも受けられますか?
自治体の指定医療機関で接種可能です。
大阪市の場合は登録医療機関で受ける必要があります。副作用については、接種部位の痛みや軽度の発熱などがみられることがありますが、多くは数日で軽快します。
重篤な副反応はまれとされています。接種回数は原則として1回です。
過去に肺炎球菌ワクチンを接種している場合は、接種歴に応じて追加接種の適否を検討します。Q. 65歳以外でも受けられますか?
はい、65歳未満の方でも接種は可能です。
ただし定期接種の対象外となるため、自費での接種となります。当院では自費での肺炎球菌ワクチン接種も行っております。(予約制)
費用は税込7,700円です。
詳しくは以下をご確認ください。
https://shinsaibashi-fukumotocl.jp/vaccine/#a01持病のある方や、感染症予防を意識したい方は、年齢に関わらず接種を検討する価値があります。
Q. 効果はどれくらい持続しますか?
肺炎球菌ワクチンの効果持続期間は明確に一律ではありませんが、
一般的には数年以上にわたり免疫が維持されると考えられています。PCV20(プレベナー20)は結合型ワクチンであり、
従来のワクチンと比べて免疫の持続性が高い可能性があります。ただし、長期的な実臨床データはまだ蓄積中であり、
追加接種の必要性については今後の研究や個々の状態によって判断されます。Q. 接種していない人は多いですか?
実際には、対象となる高齢者の中でも接種率は十分とはいえないのが現状です。
理由としては
・制度が分かりにくい
・対象年齢を過ぎてしまう
・必要性が十分に知られていないなどが挙げられます。
一方で、肺炎は高齢者の入院や重症化の原因となることが多く、
ワクチンによる予防の重要性は広く認識されています。接種するかどうか迷われている場合は、一度医師にご相談ください。
まとめ
2026年から、高齢者の肺炎球菌ワクチンはPCV20へと変更されました。
より多くの菌型に対応し、1回接種で完結する点が特徴です。肺炎のすべてを防ぐものではありませんが、重症化予防という観点では重要な選択肢となります。
受診のご案内
肺炎球菌ワクチンの対象かどうか分からない場合や、接種のタイミングについて迷われている場合は、個別にご相談ください。
大阪・心斎橋で内科をお探しの方は、福本医院で対応しております。
リンク
1. 厚生労働省 高齢者の肺炎球菌ワクチン
-
概要: 65歳の方、および60~64歳で特定の基礎疾患を有する方を対象とした定期接種の制度全体について解説されています。令和8年度(2026年度)より、定期接種に使用するワクチンが従来の23価多糖体ワクチン(PPSV23)から、沈降20価肺炎球菌結合型ワクチン(PCV20)へと変更された旨が明記されています。
2. 大阪市 高齢者用肺炎球菌ワクチン接種について
-
URL: https://www.city.osaka.lg.jp/kenko/page/0000623098.html
-
概要: 大阪市民を対象とした定期接種の要件、実施手順、および指定医療機関の案内が掲載されています。令和8年(2026年)4月1日の制度改定に伴い、使用ワクチンがPCV20(プレベナー20)へと移行し、自己負担費用が6,000円に改定された詳細が記載されています。また、生活保護受給者や市民税非課税世帯に対する自己負担免除の取り扱いについても確認できます。
※上記の情報は、現時点(2026年4月時点)で公開されている最新の一次情報に基づいています。
参考文献
1. 65歳以上の成人におけるPCV13の有効性(CAPiTA試験)
成人に対する肺炎球菌結合型ワクチン(PCV)の有効性を実証した、最も基礎となる大規模ランダム化比較試験(RCT)の論文です。
-
文献名: Polysaccharide Conjugate Vaccine against Pneumococcal Pneumonia in Adults
-
著者: Bonten MJ, et al.
-
掲載誌: The New England Journal of Medicine. 2015;372(12):1114-1125.
-
リンク: https://www.nejm.org/doi/full/10.1056/NEJMoa1408544
-
主要な知見: 65歳以上の成人約8万4千人を対象とした試験において、PCV13はワクチン血清型の市中肺炎の発症を45.6%、ワクチン血清型の侵襲性肺炎球菌感染症(IPD)を75.8%予防することが実証されました。
-
情報の限界・不確実性: ワクチンに含まれる血清型には高い予防効果を示した一方で、原因菌を問わない「すべての市中肺炎」に対する予防効果は5.1%にとどまり、統計学的に有意な肺炎全体の予防効果は証明されていません。
2.小児へのワクチン接種が成人に与える間接効果のレビュー
-
文献名: Public health impact of pneumococcal conjugate vaccination: a review of measurement challenges
-
著者: Horn EK, Wasserman MD, Hall-Murray C, Sings HL, Chapman R, Farkouh RA.
-
掲載誌: Expert Review of Vaccines. 2021;20(10):1291-1309.
-
主要な知見: 小児に対する肺炎球菌結合型ワクチン(PCV)の導入が、集団免疫(間接効果)を通じて未接種者におけるワクチン血清型の侵襲性肺炎球菌感染症(IPD)を減少させることを総説しています。同時に、ワクチンに含まれない血清型による感染が増加する「血清型置換(Serotype replacement)」が重要な課題となっており、より多価なPCV(PCV15、PCV20など)の必要性を指摘しています。
-
情報の限界・不確実性: 論文内でも詳細に言及されている通り、間接効果の正確な測定には多くの課題が存在します。非侵襲性の疾患(一般的な肺炎など)に対する影響の定量化や、各国のサーベイランス体制の違いによるデータのばらつきなどがあり、効果の推定値には依然として疫学的な不確実性が含まれます。
3. 日本の成人向け肺炎球菌ワクチン接種ガイドライン(最新版)
日本の高齢者に対する最新の接種指針と、国内データに基づく有効性の評価がまとめられた学会の公式ステートメントです。
-
文献名: 65歳以上の成人に対する肺炎球菌ワクチン接種に関する考え方(第8版 2026年4月1日改訂)
-
発行元: 日本呼吸器学会・日本感染症学会・日本ワクチン学会 合同委員会
-
リンク: https://www.jrs.or.jp/activities/guidelines/file/65yrs_vaccine_ver8_20260401u.pdf
-
主要な知見: 65歳の定期接種におけるPPSV23の継続的な位置づけや、新たに導入されたPCV20(20価)の任意接種への活用について、日本の実情に合わせた推奨が記載されています。
-
情報の限界・不確実性: 新規承認されたPCV20などの多価結合型ワクチンに関して、日本国内の65歳以上の高齢者集団において長期的にどの程度の感染予防効果(リアルワールドデータ)を発揮するかについては、導入から日が浅いため、現時点では十分な国内のデータ蓄積が存在しません。
4. 米国予防接種実施諮問委員会 (ACIP) の成人向け推奨レポート
米国の65歳以上に対するワクチン推奨の根拠(エビデンスレベル)を包括的にまとめたCDCの公式報告書です。
-
文献名: Pneumococcal Vaccine for Adults Aged ≥19 Years: Recommendations of the Advisory Committee on Immunization Practices, United States, 2023
-
著者: Kobayashi M, et al.
-
掲載誌: MMWR Recommendations and Reports. 2023;72(3):1-39.
-
主要な知見: 65歳以上のすべての成人に対し、従来の複数回接種の複雑さを解消するため、PCV20の単回接種、あるいはPCV15とPPSV23の連続接種が有効であるとする根拠と推奨が示されています。
-
情報の限界・不確実性: 本ガイドラインの費用対効果分析および有効性の推定は、米国内で流行している肺炎球菌の血清型分布に基づいて構築されています。したがって、流行株が異なる他の地域や国において、この推奨がそのまま最適解となるわけではありません。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.22 PCV20, プレベナー20, 予防接種, 大阪内科, 心斎橋クリニック, 感染症対策, 肺炎予防, 肺炎球菌ワクチン, 高齢者ワクチン, 高齢者医療
-
はしか(麻疹)が再び増加|特効薬がない感染症だからこそワクチンで予防を【大阪・心斎橋の内科】
【この記事のポイント】
・麻疹(はしか)には特効薬がない
・対症療法のみで重症化リスクあり
・日本でも患者数が増加
・抗体検査とワクチンで予防可能麻疹(はしか)は、特効薬が存在しない感染症です。
感染した場合は、解熱剤などで症状を和らげる対症療法が中心となります。そのため、発症してからできる治療には限界があり、
ワクチンによる予防が極めて重要とされています。最近はニュースでも報道されているように、
日本国内でも患者数が増加しており、注意が必要な状況です。自分に免疫があるか不安な方は、まず抗体検査で確認することをおすすめします。

■ 現在使用されているワクチンについて(重要)
現在、日本で接種されている麻しんワクチンは、
MRワクチン(麻しん風しん混合ワクチン)です。麻しん単独ではなく風しんも同時に予防できるため、
成人の追加接種としても合理的な選択とされています。■ 今、何が起きているのか(最新ニュース)
現在の状況は比較的はっきりしています。
- 東南アジアを中心に流行
- 海外からの持ち込み感染が増加
- 日本国内でも患者数が増加
- 渡航歴のない感染例も確認
日本は一度「麻疹排除国」とされましたが、現在は海外からの流入をきっかけに再び感染が広がりつつあります。
■ 麻疹は非常に感染力の強い病気です
麻疹は数ある感染症の中でも特に感染力が強く、
- 空気感染(同じ空間にいるだけで感染する可能性)
- 免疫がなければ高確率で発症
という特徴があります。
■ 大人の感染が増えています
最近は成人の感染も目立っています。
- ワクチン接種が1回のみの世代
- 接種歴が不明な方
- 自然感染を経験していない方
などが背景にあり、免疫が不十分な方が一定数存在しています。
■ 重症化する可能性もあります
麻疹は軽く見られがちですが、注意が必要な病気です。
- 肺炎
- 脳炎
- SSPE(数年後に発症する重篤な合併症)
特効薬がないため、重症化を完全に防ぐ治療は存在しません。
■ 麻疹の症状と経過
麻疹(はしか)は非常に感染力が強く、
典型的には以下の3つの段階を経て進行します。■ 1. 潜伏期間(約10〜12日)
感染してすぐは症状はありませんが、体内でウイルスが増殖しています。
■ 2. カタル期(最も感染力が強い時期)
期間:3〜4日
風邪のような症状が現れます。
- 発熱(38℃前後)
- 咳、鼻水
- 目の充血、目やに
この時期の終わりに、
頬の内側にコプリック斑(白い小さな斑点)が出現するのが特徴です。■ 3. 発疹期
期間:4〜5日
一度下がりかけた熱が再び上昇し、
39℃以上の高熱(二峰性発熱)となります。同時に発疹が出現し、
- 耳の後ろ → 顔 → 体 → 手足
の順に広がります。
発疹は次第に融合し、赤みが強くなります。
■ 4. 回復期
熱が下がり、全身状態は徐々に改善します。
発疹は消えていきますが、
- 色素沈着(茶色っぽい跡)
- 皮膚の落屑(皮むけ)
がしばらく残ることがあります。
■ 注意すべき合併症
麻疹は免疫を低下させるため、合併症に注意が必要です。
- 肺炎(最も多い死亡原因)
- 中耳炎(約5〜15%)
- 脳炎(約1,000人に1人)
合併症は決して珍しくなく、重症化の原因となります。
■ 感染期間と出席停止
- 発症1〜2日前から感染力あり
- 発疹消失後まで感染性あり
学校保健安全法では
「解熱後3日を経過するまで出席停止」とされています。■ 受診時の注意(重要)
麻疹が疑われる場合は、
直接来院せず、事前に医療機関へ電話連絡をしてください。院内感染防止のため、受診方法の案内を受けることが重要です。
当院では、オンライン診療で対応しています。
■ 自宅療養の考え方
麻疹には特効薬がないため、
基本は安静と水分補給を中心とした対症療法になります。■ 自宅療養で重要なポイント
① 厳重な隔離
空気感染するため、同居家族への感染に注意が必要です。
解熱後3日経過するまでは外出を控えます。② 入院が必要になるケース
以下の場合は注意が必要です。
- 水分が摂れず脱水がある
- 呼吸が苦しい(肺炎の可能性)
- 意識がもうろうとしている、けいれん(脳炎の可能性)
麻疹は他のウイルス感染症と比べても
合併症の頻度が高く(約30%)、
状況によっては入院治療が必要になります。基本的には自宅療養が中心となる病気ですが、
体力の消耗が非常に激しい感染症です。少しでも様子がおかしい場合は、
早めの受診(事前連絡の上)が重要です。■ ワクチンの効果について
ワクチンの有効性は明確です。
- 1回接種で約93%
- 2回接種で約97%
と高い予防効果が確認されています。
■ 「接種した記憶がある」だけでは不十分です
臨床ではここが重要です。
- 接種回数が不足している可能性
- 抗体が十分でない可能性
- 記録が曖昧なケース
このため、「接種歴」よりも「現在の抗体の有無」が重要になります。
■ 福本医院の推奨プラン
当院では、以下の流れをおすすめしています。
1回目受診時
① 抗体検査を実施
② 感染歴またはワクチン接種歴がない、あるいは不明な場合は同日にワクチンを1回接種4週間後に再診
③ 抗体検査の結果を確認
④ 抗体が不十分な場合のみ追加接種この方法により、無駄な接種を避けながら、必要な方には確実に免疫をつけることができます。
接種歴がはっきりしない場合は、まず抗体検査で確認することが現実的です。
■ 今、対策しておくべき理由
今回の流行は、
- 海外での流行
- 人の移動増加
- 国内での感染拡大
が重なって起きています。
今後さらに増加する可能性もあり、早めの対策が重要です。
■ まとめ
・麻疹は特効薬がない感染症
・非常に感染力が強い
・大人でも感染する
・ワクチンによる予防が重要麻疹は予防できる感染症です。
必要な対策を早めに行うことで、安心して日常生活を送ることができます。
心斎橋の内科・循環器内科 福本医院では、抗体検査およびワクチン接種に対応しています。
ご不安な方は一度ご相談ください。■ FAQ
Q1. 麻疹(はしか)とはどんな病気ですか?
麻疹はウイルスによる感染症で、発熱・咳・発疹が特徴です。空気感染する非常に感染力の強い病気です。
Q2. 麻疹はどれくらいうつりやすいですか?
免疫がない場合、同じ空間にいるだけで感染する可能性があり、非常に感染力が強いとされています。
Q3. 麻疹の初期症状は?
発熱、咳、鼻水、目の充血など風邪に似た症状から始まり、その後全身に発疹が出ます。
Q4. 麻疹は大人もかかりますか?
はい。近年は大人の感染が増えており、重症化しやすい傾向があります。
Q5. 麻疹は重症化しますか?
肺炎や脳炎などの合併症を起こすことがあり、注意が必要です。
Q6. 麻疹ワクチンは何回打つ必要がありますか?
通常は2回接種で十分な免疫が得られます。
Q7. 現在の麻疹ワクチンは何ですか?
日本ではMRワクチン(麻しん風しん混合ワクチン)が使用されています。
Q8. 1回だけ接種していれば大丈夫ですか?
1回でも効果はありますが、十分な免疫のためには2回接種が推奨されます。
Q9. 昔ワクチンを打ったか覚えていません。どうすればいいですか?
抗体検査で現在の免疫状態を確認することができます。
Q10. 大人でもワクチンを打てますか?
はい。成人でも接種可能で、むしろ必要な方も多いです。
Q11. 抗体検査とは何ですか?
血液検査で麻疹に対する免疫(抗体)があるかを調べる検査です。
Q12. 抗体検査だけ受けることはできますか?
はい。抗体検査のみの受診も可能です。
Q13. 抗体があればワクチンは不要ですか?
十分な抗体があれば、追加接種は不要です。
Q14. 抗体がなければどうなりますか?
ワクチン接種により免疫をつけることができます。
Q15. 麻疹には治療薬はありますか?
特効薬はなく、解熱剤などによる対症療法が中心となります。
Q16. 麻疹にかかった場合どうなりますか?
多くは回復しますが、肺炎や脳炎などの重い合併症が起こることがあります。
Q17. 麻疹は予防できますか?
ワクチン接種により高い確率で予防可能です。
Q18. 接種歴が不明な場合どうすればいいですか?
抗体検査を行い、必要に応じてワクチン接種を行うのが確実です。
Q19. ワクチンと抗体検査は同日にできますか?
はい。状況に応じて同日に実施可能です。
Q20. どのタイミングで受診すればいいですか?
流行前・流行初期の早めの確認が重要です。不安があれば早めの受診をおすすめします。
参考文献
1. WHO(世界保健機関)の麻疹ワクチン公式ポジションペーパー
-
タイトル: Measles vaccines: WHO position paper – April 2017
-
発表機関: World Health Organization (WHO)
-
掲載誌: Weekly Epidemiological Record / Vaccine
-
出版年: 2017年
-
概要: WHOによる麻疹ワクチンの世界的な使用に関する公式なガイドラインと推奨事項をまとめたものです。世界規模での予防接種プログラムの方針として、生後6ヶ月からのワクチン接種ガイダンスや、HIV感染児への再接種に関する評価基準など、免疫獲得に向けた科学的根拠に基づく基準が明確に示されています。
2. CDC(米国疾病予防管理センター)の予防ガイドライン (ACIP推奨)
-
タイトル: Prevention of Measles, Rubella, Congenital Rubella Syndrome, and Mumps, 2013: Summary Recommendations of the Advisory Committee on Immunization Practices (ACIP)
-
発表機関: Centers for Disease Control and Prevention (CDC) / 米国予防接種諮問委員会 (ACIP)
-
掲載誌: MMWR Recommendations and Reports
-
出版年: 2013年 (※適宜2022年等に新ワクチンの追記あり)
-
リンク: CDC公式リンク (MMWR)
-
概要: 米国における麻疹、風疹、おたふく風邪の予防に関する基礎的かつ包括的なガイドラインです。2回のMMR(麻疹・おたふく風邪・風疹)ワクチンの接種スケジュールの科学的根拠や、集団免疫の維持、医療従事者や海外渡航者への具体的な予防接種の推奨事項を網羅しています。
3. The Lancet誌における包括的レビュー
-
タイトル: Measles
-
著者: William J Moss
-
掲載誌: The Lancet
-
出版年: 2017年
-
概要: 臨床医学のトップジャーナルであるLancetに掲載された、麻疹に関する代表的なレビュー論文です。麻疹ウイルスの疫学、臨床的特徴、合併症、そしてワクチン接種が世界の公衆衛生にもたらした多大な貢献について解説するとともに、ワクチン接種率の低下がもたらす再流行の脅威について、実証的データに基づいて論じています。
4. New England Journal of Medicine (NEJM) 誌の最新レビュー
-
タイトル: Measles 2025
-
著者: Lien Anh Ha Do, et al.
-
掲載誌: The New England Journal of Medicine
-
出版年: 2025年
-
概要: 世界で最も権威ある医学誌の一つであるNEJMに掲載された最新のレビュー記事です。COVID-19パンデミックによる世界的な予防接種プログラムの混乱とワクチン忌避による近年の麻疹の急速な感染拡大(基本再生産数12〜18)を背景に、最新の臨床症状、合併症、遺伝子型の分子疫学、および現在のガイドラインに関する検証可能な情報を提供しています。
5. Nature Reviews Disease Primersの疾患解説プライマー
-
タイトル: Measles
-
著者: Strebel, P. M., et al.
-
掲載誌: Nature Reviews Disease Primers
-
出版年: 2016年
-
DOI: 10.1038/nrdp.2016.50
-
概要: 麻疹ウイルスの病態生理から、宿主の免疫応答、感染による深刻な免疫抑制(麻疹による免疫記憶の喪失など)、および後遺症(亜急性硬化性全脳炎: SSPEなど)に至るまで、疾患の全容を詳細に解説したNature系列の網羅的なレビューです。基礎医学と臨床医学の双方の視点から事実に基づいた強固な知見を提示しています。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.22 MRワクチン, コプリック斑, はしか, はしか抗体, ワクチン接種, 大阪内科, 心斎橋内科, 感染症対策, 特効薬なし, 福本医院, 空気感染, 肺炎脳炎, 麻疹, 麻疹ワクチン, 麻疹予防, 麻疹初期症状, 麻疹合併症, 麻疹大人感染, 麻疹抗体検査, 麻疹治療, 麻疹流行, 麻疹症状
-
糖尿病の最新治療|体重・心臓・腎臓を守る時代へ【心斎橋・福本医院】
■ この記事のポイント
・糖尿病治療は大きく変わっています
・体重を減らすことが治療の中心とされています
・チルゼパチドは無理なく続けやすい治療です
・心臓や腎臓を守る薬(SGLT2阻害薬)が重要になっています
・早めの対応が将来の合併症予防につながります糖尿病の最新治療はここ数年で大きく変わっています
「血糖値を下げること」が糖尿病治療の中心だった時代から、今は少し考え方が変わってきています。
現在は、血糖値に加えて
・心臓の病気を防ぐこと
・腎臓を守ること
・体重を適切にコントロールすることこうした点をまとめて考える治療が主流になっています。
これは、米国糖尿病学会の最新ガイドラインでもはっきり示されています。
体重管理がとても重要になっています
近年の治療で特に重視されているのが「体重」です。
欧州糖尿病学会との共同提言では、体重のコントロールが治療の中心と位置づけられています。
体重が減ることで
・血糖値が下がりやすくなる
・血圧やコレステロールも改善する
・将来の合併症を防ぎやすくなるといった効果が期待できます。
最近よく使われるお薬① GLP-1受容体作動薬
最近よく耳にされる方も多いお薬です。
主な特徴は
・食欲を自然に抑える
・体重が減りやすい
・低血糖を起こしにくいさらに、心臓の病気のリスクを下げる効果も確認されています。
無理な食事制限が難しい方でも、生活習慣の改善を後押ししてくれる治療です。
実際の注射方法は以下のようなイメージです。

椅子に座った状態で、腹部にチルゼパチドを自己注射するイメージイラストです。初めての方でも落ち着いて行えるよう、実際の使用方法をわかりやすく表現しています。
最近よく使われるお薬② チルゼパチド
新しいタイプの治療薬で、これまでの薬よりも体重減少効果が強いことが特徴です。
世界的な医学誌であるNEJMに掲載された研究では、従来のGLP-1製剤よりも高い効果が示されています。
血糖値の改善だけでなく、体重管理の面でも大きなメリットがあります。
最近よく使われるお薬③ SGLT2阻害薬
この薬は少し仕組みが異なり、尿と一緒に糖を体の外に出すことで血糖を下げます。
それだけでなく
・心不全の予防
・腎臓の保護といった効果があり、特に合併症のある方には重要なお薬です。
KDIGOのガイドラインでも、腎臓病のある患者さんには積極的に使用がすすめられています。
どの治療が自分に合っているか
現在の糖尿病治療は「この薬が一番良い」という単純なものではありません。
例えば
・体重を減らしたい方
・心臓や腎臓の病気がある方
・年齢や生活スタイルこうした条件によって、適した治療は変わります。
そのため、一人ひとりに合わせて治療を選ぶことが大切です。
受診をおすすめする目安
次のような場合は、一度ご相談いただくことをおすすめします。
・健康診断で血糖値やHbA1cの異常を指摘された
・体重が増えてきている
・薬を飲んでいるが効果に不安がある
・新しい治療について知りたい糖尿病は初期には症状が出にくい病気ですが、放置すると心臓や腎臓に影響が出ることがあります。
これからの糖尿病治療
現在は、血糖値だけでなく体全体を守る治療が重視されています。
さらに今後は
・持続血糖測定(CGM)
・デジタル機器を使った管理
・より個人に合わせた治療といった方向へ進んでいくと考えられています。
まとめ
糖尿病治療はここ数年で大きく進歩しています。
血糖値だけを見るのではなく、体重や合併症のリスクも含めて考えることが重要です。
無理なく続けられる方法を選ぶことが、長期的な健康につながります。
ご相談について
心斎橋で糖尿病や体重、生活習慣病について気になることがあれば、福本医院までご相談ください。
現在の状態や生活スタイルに合わせて、無理のない治療をご提案しています。
糖尿病のよくある質問20選(医師がわかりやすく解説)
1. 糖尿病は治りますか?
完全に元の状態に戻る「完治」は難しいことが多いですが、適切な治療と生活習慣の見直しによって、血糖値を正常に近い状態に保つことは十分可能です。早期であれば、薬を使わずにコントロールできるケースもあります。
2. 糖尿病はなぜ怖いのですか?
症状が少ないまま進行し、心筋梗塞や脳梗塞、腎不全などの重大な病気につながるためです。特に血管へのダメージが長期的に蓄積する点が問題です。
3. HbA1cとは何ですか?
過去1〜2か月の平均的な血糖状態を示す指標です。健康診断で最も重要な数値の一つで、治療の目安にもなります。
4. 食事だけで改善できますか?
初期の段階では可能な場合もありますが、進行している場合は薬の併用が必要になることが多いです。無理な食事制限は長続きしないため、現実的な方法が重要です。
5. 運動はどれくらい必要ですか?
目安としては、週に150分程度の軽い有酸素運動(ウォーキングなど)が推奨されています。日常生活の中で継続できることが大切です。

いのばあがスポーツウエアで楽しくウォーキング。無理なく続けられる有酸素運動は、血糖コントロールや体重管理に効果的です。
6. 糖尿病の薬は一生続ける必要がありますか?
状態によっては減量や中止が可能なこともあります。体重減少や生活改善によって、薬の量を減らせるケースも少なくありません。
7. GLP-1とは何ですか?
食欲を抑え、血糖値を下げるホルモンの働きを利用した治療薬です。体重減少効果がある点が特徴で、現在の治療の中心の一つです。
8. GLP-1は痩せる薬ですか?
本来は糖尿病治療薬ですが、結果として体重が減ることが多い薬です。医師の管理のもとで適切に使用することが重要です。
9. チルゼパチドとは何ですか?
GLP-1に加えてGIPというホルモンにも作用する新しいタイプの薬です。従来よりも強い血糖改善と体重減少効果が報告されています。
10. SGLT2阻害薬とは何ですか?
尿から糖を排出することで血糖を下げる薬です。心臓や腎臓を守る効果もあり、現在の治療で重要な位置を占めています。
11. どの薬が一番良いのですか?
一概に決めることはできません。体重、年齢、合併症、生活スタイルなどによって最適な治療は異なります。
12. インスリンは最後の手段ですか?
必ずしもそうではありません。早い段階で使用することで、膵臓の負担を軽くし、将来的な合併症を防ぐ目的で使うこともあります。
13. 糖尿病は遺伝しますか?
体質として遺伝的な影響はありますが、生活習慣の影響も非常に大きいです。家族歴がある場合は早めの対策が重要です。
14. 甘いものは絶対にダメですか?
完全に禁止する必要はありませんが、量と頻度のコントロールが重要です。無理な制限よりも、続けられる工夫が大切です。
15. お酒は飲んでもいいですか?
適量であれば問題ないこともありますが、飲み方によっては血糖コントロールに影響します。個別に判断が必要です。
16. 糖尿病の初期症状はありますか?
初期はほとんど自覚症状がありません。進行すると、のどの渇きや頻尿、体重減少などが出ることがあります。
17. 健康診断で異常が出たらどうすればいいですか?
放置せず、早めに医療機関で詳しい検査を受けることが重要です。早期であれば改善しやすくなります。
18. 糖尿病は放置するとどうなりますか?
心筋梗塞、脳梗塞、失明、透析などのリスクが高まります。自覚症状がなくても進行するため注意が必要です。
19. 最新の治療は安全ですか?
米国糖尿病学会などのガイドラインは、大規模な臨床試験をもとに作られており、安全性と有効性が確認された治療が推奨されています。
20. どのタイミングで受診すべきですか?
健康診断で異常を指摘された時点が一つの目安です。また、体重増加や生活習慣が気になる場合も早めの相談が有効です。
参考文献
1. 米国糖尿病学会 (ADA) 最新ガイドライン (2025年)
糖尿病治療の世界的な標準となるガイドライン(Standards of Care)の最新版です。特に薬物療法のアプローチについて詳細に規定されており、GLP-1受容体作動薬やGIP/GLP-1受容体作動薬の早期からの活用などが明記されています。
-
論文タイトル: 9. Pharmacologic Approaches to Glycemic Treatment: Standards of Care in Diabetes—2025
-
掲載誌: Diabetes Care
-
DOI: 10.2337/dc25-S009
2. 国際糖尿病連合 (IDF) 国際臨床実践ガイドライン (2025年)
世界の多様な医療環境を考慮した実践的な治療ガイドラインの最新版です。各国の医療資源に応じた最適(Optimal)なアプローチと基本(Basic)的なアプローチを区別して提示している点が特徴です。
-
論文タイトル: IDF Global Clinical Practice Recommendations for Managing Type 2 Diabetes 2025
-
掲載誌: Diabetes Research and Clinical Practice
-
DOI: 10.1016/j.diabres.2025.112238
3. ADAおよび欧州糖尿病学会 (EASD) 合同コンセンサス・レポート (2022年)
欧米を代表する2大学会が共同で策定した2型糖尿病の血糖管理に関する重要な方針です。体重管理を治療の中核に据え、心血管や腎臓の保護(SGLT2阻害薬などの活用)を包括的に推奨しています。
-
論文タイトル: Management of hyperglycaemia in type 2 diabetes, 2022. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD)
-
掲載誌: Diabetologia / Diabetes Care
-
DOI: 10.1007/s00125-022-05787-2
-
リンク: https://link.springer.com/article/10.1007/s00125-022-05787-2
4. KDIGO 慢性腎臓病(CKD) 評価と管理に関するガイドライン (2024年)
糖尿病の重大な合併症であるCKDの治療方針を定めた国際的なガイドラインです。SGLT2阻害薬やGLP-1受容体作動薬の腎保護作用に関する最新エビデンスが反映されており、糖尿病診療においても極めて重要です。
-
論文タイトル: Evaluation and Management of Chronic Kidney Disease: Synopsis of the Kidney Disease: Improving Global Outcomes 2024 Clinical Practice Guideline
-
掲載誌: Annals of Internal Medicine
-
DOI: 10.7326/ANNALS-24-01926
-
リンク: https://www.acpjournals.org/doi/10.7326/ANNALS-24-01926
5. BMJ誌:2型糖尿病治療薬の生きた系統的レビューとメタアナリシス (2025年)
現在利用可能な63種類の糖尿病治療薬の有効性(心血管、腎臓、体重減少)と副作用を、最新のエビデンスを随時取り込みながら更新し続ける(Living Systematic Review)画期的な包括的レビューです。
-
論文タイトル: Medications for adults with type 2 diabetes: a living systematic review and network meta-analysis
-
掲載誌: The BMJ
-
DOI: 10.1136/bmj-2024-083039
6. SURPASS-2試験:チルゼパチドとセマグルチドの直接比較 (NEJM)
世界的な医学誌に掲載された、現代の糖尿病治療のパラダイムを変えたとされる重要な臨床試験結果です。GIP/GLP-1受容体作動薬(チルゼパチド)とGLP-1受容体作動薬(セマグルチド)の有効性を直接比較し、前者の強力な血糖降下・体重減少作用を実証しました。
-
論文タイトル: Tirzepatide versus Semaglutide Once Weekly in Patients with Type 2 Diabetes
-
掲載誌: The New England Journal of Medicine (NEJM)
-
DOI: 10.1056/NEJMoa2107519
7. 2型糖尿病治療の最新の進歩に関する包括的レビュー (2025年)
最新の薬物療法から、デジタルヘルス、連続血糖測定(CGM)などのテクノロジー、さらにはナノ医療や再生医療といった今後の展望までを幅広く網羅した最新の包括的レビュー論文です。
-
論文タイトル: Treatment of Type 2 Diabetes: A Comprehensive Review of Recent Improvements, Therapeutic Strategies, Challenges, and Future Perspectives
-
掲載誌: EMJ Diabetes
-
DOI: 10.33590/emjdiabet/RKYO7834
気になる方は、早めの受診をおすすめします。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.21 GLP-1, GLP-1受容体作動薬, HbA1c, SGLT2阻害薬, チルゼパチド, マンジャロ, 大阪内科, 心斎橋内科, 心筋梗塞予防, 生活習慣改善, 生活習慣病, 福本医院, 糖尿病ダイエット, 糖尿病と体重管理, 糖尿病初期症状, 糖尿病受診目安, 糖尿病合併症, 糖尿病大阪, 糖尿病心斎橋, 糖尿病最新治療, 糖尿病治療, 糖尿病薬, 腎臓病予防, 血糖値, 血糖値が高い, 血糖値を下げる方法
-
-
【職場の健康診断がない方へ】特定健診ガイド!対象者や受診券の届き方を徹底解説|心斎橋・福本医院
【この記事のポイント】
-
40歳〜74歳で職場の健診がない方は「特定健診」の対象です。
-
75歳以上の方は「後期高齢者健診」の対象となります。
-
福本医院(心斎橋)では、特定健診と同時に受けられる充実したオプション(エコー、胸部レントゲン、腫瘍マーカー、アミノインデックス等)をご用意しています。
▼ 関連記事もあわせてご覧ください

40歳を過ぎたら、生活習慣病予防のために特定健診を受診しましょう!心斎橋の福本医院でお待ちしております。
【職場の健康診断がない方へ】 毎年、健康診断を受けていますか? 特定健診を受けましょう!
「特定健診(特定健康診査)」は、生活習慣病予防のために非常に重要な健診ですが、「自分はどの健診の対象なの?」「受診券はいつ届くの?」と疑問に思われる方も多いのではないでしょうか。
今回は、心斎橋の福本医院で受診いただける「特定健診」について、対象者の見分け方から受診券の手続き、そして当院ならではの充実したオプション検査まで分かりやすく解説します。
ご自身が受ける特定健診はどれ? 3つの分類でチェック!

自営業の方や、ご家族の扶養に入っている方、定年退職された方など、「職場の定期健康診断を受ける機会がない方」は、ご年齢や保険証の種類によって受ける健診が変わります。
大きく以下の3つに分かれますので、まずはご自身がどれに当てはまるか確認してみましょう。
① 40歳〜74歳で「国民健康保険」の方(自営業・フリーランスなど)
大阪市などの自治体が実施する「特定健診」の対象となります。
② 40歳〜74歳で「会社員のご家族」の方(社会保険の扶養など)
ご家族のお勤め先の健康保険組合や協会けんぽが実施する「特定健診」の対象となります。
③ 75歳以上の方(後期高齢者医療制度にご加入の方)
特定健診ではなく、「後期高齢者健康診査(後期高齢者健診)」の対象となります。
※ご注意:75歳以上でお仕事をされており、「職場の健康診断」を受ける機会がある方は、職場の健診が優先となります。(同じ年度内に両方を受けることはできません)
受診券(チケット)はいつ、どうやって届く?再発行は?
特定健診を受けるには、各機関から発行される「受診券」が必要です。
■ 大阪市国民健康保険の場合
-
いつ届く?: 毎年4月下旬から5月中旬頃にかけて、緑色の封筒でご自宅へ郵送されます。(年度途中の加入者は手続きの約2ヶ月後)
-
再発行の手続き: お住まいの区役所窓口、または「大阪市行政オンラインシステム」からの電子申請、郵送申請で再発行が可能です。
■ 協会けんぽ(ご家族の扶養)の場合
-
いつ届く?: 毎年4月頃に、黄色の封筒でご自宅へ郵送されます。
-
再発行の手続き: マイナポータル等を通じた「電子申請」、または申請書を協会けんぽ支部へ郵送することで再発行が可能です。
※その他の「健康保険組合」にご加入の方は、組合ごとに受診券の発送時期や再発行の手順が異なります。詳細は、お手元の保険証に記載されている健康保険組合へ直接お問い合わせください。
心斎橋「福本医院」で特定健診を受けられます!
大阪市中央区南船場(心斎橋駅すぐ)にある当院では、以下の特定健診を受診いただけます。
-
対応可能な主な自治体・組合
-
大阪市国民健康保険
-
健康保険組合連合会(集合契約に基づく)
-
協会けんぽ(全国健康保険協会)
-
国家公務員共済組合 / 地方公務員共済組合 など
-
-
基本料金
-
特定健診の基本項目は「無料」です。
-
当日は「受診券」「健康保険証(またはマイナ保険証)」を必ずご持参ください。
-
-
ご予約方法
-
「WEB予約」より、24時間いつでもご予約が可能です。
-
より詳しく調べたい方へ!福本医院の「特定健診オプション」
特定健診(無料)の検査項目は、メタボリックシンドローム判定などの基本項目のみとなります。当院では、ご自身の気になるリスクに合わせて同時に受けられる、充実したオプションメニューをご用意しています。
【全身をしっかりチェック!おすすめセット】
-
特定健診お勧めオプションセット1(18,700円 税込)
血液検査の追加、腫瘍マーカー(がんの指標)、心電図や胸部レントゲンのほか、心臓や頸動脈の「エコー検査」まで含まれた、動脈硬化や心臓機能も判定できる充実のフルセットです。
-
特定健診お勧めオプションセット2(9,900円 税込)
頸動脈エコーや腫瘍マーカー、血管年齢測定などを含みつつ、費用を抑えたコンパクトなセットです。
【気になる項目だけ!個別追加オプション】
-
アミノインデックス(27,500円 税込): 血液中のアミノ酸濃度から、がん・脳卒中・心筋梗塞・認知機能低下などのリスクを一度にチェックできる画期的な検査です。
-
腫瘍マーカー基本セット(2,200円 税込)
-
ピロリ菌抗体検査(1,100円 税込) / 便潜血2日法(1,100円 税込) など
ご自身の健康状態を把握する絶好の機会です。ぜひ特定健診とあわせて、オプション検査もご検討ください。ご不明な点があれば、お気軽に福本医院までお問い合わせください!
[>>特定健診のWEB予約はこちら]
【情報の出典および信頼性について】
本記事の内容は、以下の信頼できる一次情報源(記事執筆時点の掲載データ)に基づいて構成しております。
-
大阪市国民健康保険に関する情報: 大阪市公式ウェブサイト(特定健診の受診券発送・再発行に関するページ)
-
協会けんぽに関する情報: 全国健康保険協会(協会けんぽ)公式ウェブサイト(特定健康診査のご案内)
-
福本医院に関する情報(対応組合・料金・予約・オプション): 福本医院 公式ウェブサイト(特定健診・各種健康診断について)
「私はまだ40歳未満なんだけど…」という方へ
特定健診(メタボ健診)は40歳以上が対象ですが、「40歳未満で、職場での定期健康診断がない(自営業、フリーランス、パート・アルバイト、専業主婦・主夫、学生など)」という方も、ご自身の健康状態を把握することは非常に大切です。
40歳未満の方が健康診断を受けるには、主に以下の4つの方法があります。ご自身の状況に合わせてチェックしてみてください。
1. お住まいの自治体が実施する「若年者健診」
多くの市区町村では、特定健診の対象とならない18歳(または20歳)〜39歳の方に向けて、独自の健康診査(「若年者健診」「U-39健診」など)を実施しています。
-
内容: 身体測定、血圧測定、尿検査、基本的な血液検査など。
-
費用: 無料、または少額の自己負担で受けられることが多いです。
-
確認方法: お住まいの市区町村のホームページや広報誌をご確認ください。
2. ご家族の健康保険組合が実施する「家族健診」
ご自身が、会社員や公務員であるご家族の健康保険(協会けんぽ、健康保険組合、共済組合など)の「被扶養者(扶養家族)」に入っている場合、その保険組合が独自の保健事業として「家族健診」を実施している場合があります。
-
内容: 基本的な健診項目に加え、組合によっては心電図や胸部X線、女性向けの婦人科検診(子宮頸がん・乳がんなど)が補助の対象になることもあります。
-
注意点: 40歳未満の被扶養者に対する健診補助は義務ではないため、実施の有無、対象年齢、自己負担額は加入している健康保険組合によって全く異なります。
-
確認方法: お手元の健康保険証に記載されている保険者名を確認し、「(保険者名) 家族健診」で検索するか、保険組合から送られてくる案内冊子をご確認ください。
3. 市区町村の「がん検診」
胃がんや大腸がんなどの多くは40歳以上が対象ですが、子宮頸がん検診は20歳以上の女性を対象に、お住まいの市町村の実施により2年に1回受診可能です。
4. 自費での受診(任意健診・人間ドック)
自治体や保険組合の補助対象外である場合や、ご自身で気になる項目を詳しく調べたい場合は、医療機関で任意の健康診断(自費)を受けることになります。
当院(福本医院)でも、患者様のご希望に合わせた自費での各種検査や、健康不安に対するご相談を承っております。気になる症状がある場合は、健診を待たずにまずは保険診療にてお気軽にご相談ください。
【※情報の確認についてのお願い】 本項目の内容は、一般的な日本の医療保険制度や自治体の保健事業の傾向に基づいています。自治体の若年者健診や、各健康保険組合の「家族健診」の制度内容は地域や組合によってそれぞれ異なります。実際に受診を検討される際は、必ずお住まいの自治体や加入している健康保険組合の公式ウェブサイト等(一次情報)にて最新の情報をご確認ください。
【よくある質問(FAQ)】
Q1. 75歳以上ですが特定健診を受けられますか?
A. 75歳以上の方は特定健診ではなく「後期高齢者健診」の対象となります。(※職場の健診がある方は除く)当院でも受診可能です。
Q2. 受診券(チケット)をなくしてしまったのですが、どうすればいいですか?
A. 再発行が可能です。大阪市国保にご加入の方はお住まいの区役所窓口やオンライン申請で、協会けんぽや健康保険組合にご加入のご家族様は、各保険者(組合)へ再発行のお手続きをお願いいたします。
Q3. 特定健診は無料で受けられますか?
A. はい、基本となる特定健診の検査項目(問診、身体計測、血圧、基本的な血液検査、尿検査など)は「無料」でご受診いただけます。より詳しくお身体の状態を調べたい場合は、当院がご用意している有料のオプション検査(エコー検査や腫瘍マーカーなど)を追加していただくことが可能です。
Q4. 予約は必要ですか?当日に直接行っても受けられますか?
A. スムーズにご案内し、待ち時間を少なくするため、当院では事前の「WEB予約」をお願いしております。ホームページより24時間いつでもご予約が可能です。お電話でも予約可能です。
Q5. 健診の前日は食事制限がありますか?
A. 正確な検査結果(特に血糖値や中性脂肪など)を得るため、健診の10時間前からはお食事や糖分の含まれるお飲み物はお控えください。お水や糖分のないお茶での水分補給は問題ありません。
Q6. 健診にかかる時間はどれくらいですか?
A. 基本の特定健診のみであれば、受付から検査完了までおおよそ30分〜1時間程度が目安となります。オプション検査を追加された場合は、検査内容に応じてお時間が加算されます。
Q7. オプション検査(エコーやアミノインデックスなど)は当日に申し込んでも受けられますか?
A. 基本的には当日の追加も可能ですが、アミノインデックスなどの特殊な血液検査や、エコー検査などのご予約状況によっては、事前のお申し込みが必要となる場合がございます。ご希望のオプションがお決まりの場合は、ご予約時にお知らせいただくとスムーズです。
Q8. 健診の結果はいつ、どのようにして分かりますか?
A. 血液検査などの詳細な結果が出るまで日数をいただくため、後日改めてご来院いただき、医師より結果を丁寧にご説明いたします。おおよその日程については、健診当日にお伝えいたします。
Q9. 会社員(社会保険の本人)ですが、特定健診を受けられますか?
A. お勤め先で「定期健康診断」を受ける機会がある会社員ご本人様は、特定健診の対象外となります。職場で実施される健診をご受診ください。
Q10. 大阪市以外の国民健康保険に加入していますが、福本医院で受診できますか?
A. 自治体によって受診可能な医療機関の規定が異なります。お手元に届いた受診券に同封されている「実施医療機関一覧」をご確認いただくか、各自治体にお問い合わせください。
▼ 症状・目的別に探す
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.17 アミノインデックス 大阪, 健康診断, 協会けんぽ 特定健診 家族, 南船場 クリニック, 受診券, 大阪市 特定健診, 大阪市中央区 特定健診, 後期高齢者健診, 心エコー 検査, 心斎橋 健康診断, 心斎橋 特定健診, 特定健康診査, 特定健診, 特定健診 オプション おすすめ, 特定健診 どこで受ける, 特定健診 受診券 いつ届く, 特定健診 対象者, 特定健診 費用 無料, 職場の健診がない, 腫瘍マーカー 血液検査, 頸動脈エコー 心斎橋
-
-
【大阪・心斎橋】首こり・肩こりが胸痛や自律神経の不調を引き起こす?原因と受診の目安
■ この記事のポイント
・首こり・肩こりは胸痛や動悸、息苦しさ、自律神経失調の原因になることがあります
・スマホ首(テキストネック)が増加しています
・胸痛、動悸は心臓の病気の可能性もあるため注意が必要です
・不安な場合は早めに医療機関での確認をおすすめします


「首や肩がこっているだけなのに、胸が痛い、苦しい…」そんな症状はありませんか?
デスクワークやスマホの使用が増えた今、
首こり・肩こりに悩む方はとても多くなっています。
「ただのコリだと思っていたのに、胸が痛い」
「動悸や息苦しさが出てきた」
いのねえのように、“いつもと違う胸の痛み”を感じた場合は注意が必要です。
大阪・心斎橋でも、こうしたご相談は、実際に外来でもよくあります。
結論からお伝えします
首こり・肩こりは
- 胸痛
- 動悸
- 自律神経の乱れ
といった症状につながることがあります。
ただし、中には心臓の病気が隠れていることもあるため注意が必要です。
「この症状、大丈夫かな?」と迷ったら、無理に判断せずご相談ください。
首こり・肩こりは「何が起きているのか」
首こりや肩こりは、単なる「疲れ」ではありません。
筋肉が長時間緊張した状態が続くことで血流が悪くなり、
疲労物質がたまって痛みが生じます。
さらに症状が長引くと、体だけでなく脳も痛みに敏感になり、
少しの負担でもつらく感じるようになることがわかっています。
最近はスマートフォンやデスクワークによる
「テキストネック(ストレートネック)」
も大きな原因となっています。
首こり・肩こりで起こる症状とは
首や肩の筋肉が緊張すると、単なる痛みだけでなく、さまざまな不調が出てきます。
よくある症状
-
首・肩の重だるさ
-
頭痛
-
めまい
-
胸の違和感・圧迫感
-
動悸
-
息苦しさ
-
不安感
なぜ首こりで「胸痛」や「自律神経症状」が出るのか
① 神経の影響(胸への関連痛)
首には、胸や腕に向かう神経が集まっています。
首の筋肉や関節に負担がかかると
神経が刺激され
胸の痛みとして感じることがあります
これは「頸椎由来胸痛(cervical angina)」と呼ばれ、
医学的にも知られている現象です。
② 筋肉と姿勢の問題
長時間の前かがみ姿勢では
-
首の筋肉が常に緊張
-
呼吸が浅くなる
その結果
胸の圧迫感や息苦しさ
につながります。
③ 自律神経の乱れ
首の周囲には、自律神経(特に迷走神経)が走っています。
首こりが続くと
-
交感神経(緊張)が優位
-
副交感神経(リラックス)が低下
その結果
- 動悸
- 不安感
- 息苦しさ
といった「自律神経失調症」のような症状が出ることがあります。
危険な症状(見逃してはいけないサイン)
首こりと思っていても、別の病気が隠れていることがあります。
特に注意が必要な症状
-
胸の痛みが強い・締め付けられる感じ
-
動くと悪化する胸痛
-
息切れ
-
冷や汗
-
失神・意識が遠のく
【このような症状がある場合は早めの受診を | 大阪・心斎橋 】
・症状が続く
・急に悪化
・胸痛・息切れ・失神
関連記事
考えられる病気
首こり以外にも、以下の病気が関係している可能性があります。
■ 心臓の病気
-
狭心症
-
心筋梗塞
-
不整脈
👉 胸痛・動悸がある場合は必ず除外が必要です
■ 自律神経の不調
-
自律神経失調症
関連記事
■ 筋骨格系の問題
-
頸椎症
-
ストレートネック
-
筋筋膜性疼痛 Myofascial Pain Syndrome(MPS)
検査・治療について
■ 検査
当院では以下を組み合わせて評価します
-
心電図
-
胸部レントゲン
-
血液検査
-
必要に応じて心エコー
👉 まずは「心臓の病気を除外する」ことが最優先です
■ 治療
原因に応じて対応します
首こり由来の場合
-
姿勢改善
-
マッサージ、ストレッチ
-
生活習慣の見直し
自律神経が関与する場合
-
睡眠改善
-
ストレスケア リラクゼーション
-
必要に応じて薬物療法
受診の目安
次のような場合は、一度ご相談ください
-
首こりに加えて胸の違和感がある
-
動悸や息苦しさがある
-
症状が長引いている
-
原因がはっきりしない
まとめ
首こり・肩こりは、単なる筋肉の問題ではなく
- 筋肉の緊張
- 血流低下
- 神経の影響
- 自律神経の乱れ
が関わる「全身の問題」です。
その結果として
- 胸の違和感
- 動悸
- 息苦しさ
といった症状につながることもあります。
ただし重要なのは
「本当に安全かどうかを確認すること」です。
【ご予約・ご相談はこちら | 大阪・心斎橋 】
迷った段階での受診で問題ありません。
よくある質問(FAQ)
Q1. 首こりだけで胸痛は本当に起こりますか?
はい、起こることがあります。神経の影響で胸に痛みが出るケースが報告されています。
Q2. 心臓の病気との見分け方は?
症状だけでの判断は難しいため、医療機関での検査が必要です。
Q3. スマホはどのくらい影響しますか?
長時間使用や前かがみ姿勢は、首こりの大きな原因になります。
Q4. 自律神経との関係はありますか?
あります。首の緊張が続くと、自律神経のバランスが乱れることがあります。
Q5. 放置しても大丈夫ですか?
軽い症状であれば改善することもありますが、胸痛がある場合は自己判断せず受診をおすすめします。
Q6. マッサージは肩こりに有効ですか?
マッサージによって筋肉の緊張がやわらぎ、血流が改善することで、症状が楽になります。
ただし、首こりや肩こりの原因が姿勢や生活習慣、自律神経の乱れにある場合、マッサージだけでは根本的な改善にならないことも少なくありません。
また、胸痛や動悸を伴う場合は、自己判断でマッサージを行うだけではなく、医療機関で原因を確認することが大切です。
■ 参考文献(首こり → 胸痛)
① Cervical Angina(頸椎由来胸痛の代表論文)
Cervical Angina: An Overlooked Source of Noncardiac Chest Pain
-
雑誌:The Neurohospitalist (2015)
-
DOI:10.1177/1941874414550558
【解説】
頸椎の異常(椎間板・神経根圧迫)により、狭心症のような胸痛が起こる「cervical angina」を解説した代表論文。
👉 重要ポイント
-
胸痛の原因は心臓だけではない
-
頸椎由来でも「締め付け感」「圧迫感」が出る
臨床的意味
→「首こりで胸痛」は医学的に確立された概念
② Cervicogenic Chest Pain(機序の説明)
Cervical angina
-
雑誌:American Family Physician (1997)
【解説】
頸椎疾患による胸痛の古典的報告。
👉 重要ポイント
-
神経根圧迫が主因
-
心筋梗塞との鑑別が極めて重要
臨床的意味
→「まず心臓を除外、その後に首を疑う」
■ 参考文献(首こり → 自律神経)
③ HRVと頸部痛(PLOS ONE論文)
Assessing the viability of heart rate variability as an objective and comprehensive indicator of chronic non-specific neck pain
-
雑誌:PLOS ONE (2025)
-
DOI:10.1371/journal.pone.0326357
【解説】
慢性首こり患者では
心拍変動(HRV)が低下 → 自律神経機能低下
👉 重要ポイント
-
痛みが強いほど自律神経も悪化
-
不安・ストレスとも関連
臨床的意味
→首こりは「自律神経疾患の一部」とも考えられる
④ HRVと痛みの関連(横断研究)
Correlation Between Chronic Neck Pain and Heart Rate Variability Indices at Rest: A Cross-sectional Study
-
雑誌:Journal of Manipulative and Physiological Therapeutics (2019)
-
DOI:10.1016/j.jmpt.2018.11.010
【解説】
首こりの強さと
自律神経指標(HRV)が相関
👉 重要ポイント
-
痛みが強いほど交感神経優位
-
心身のストレスと密接に関連
限界
-
小規模研究(サンプル数少)
⑤ 自律神経介入(RCT)
The Impact of Autonomic Nervous System Modulation on Heart Rate Variability and Musculoskeletal Manifestations in Chronic Neck Pain: A Double-Blind Randomized Clinical Trial
-
雑誌:Journal of Clinical Medicine (2025)
-
DOI:10.3390/jcm14010153
【解説】
迷走神経刺激(自律神経への介入)により
HRV改善 + 痛み軽減
👉 重要ポイント
-
自律神経が痛み制御に関与
-
治療ターゲットになりうる
臨床的意味
→首こり治療は「筋肉だけでは不十分」
⑥ HRV(自律神経指標)と慢性痛(否定的データ含む)
Are changes in pain associated with changes in heart rate variability in patients treated for recurrent or persistent neck pain?
-
雑誌:BMC Musculoskeletal Disorders (2022)
-
DOI:10.1186/s12891-022-05842-4
【解説】
首こり改善とHRV(自律神経指標)改善は、必ずしも一致しない
👉 重要ポイント
-
自律神経との関係はあるが、単純ではない
臨床的意味
→「過度な単純化は危険」
どの対処法が合っているか迷う場合は、お気軽にご相談ください。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.11 ストレートネック, スマホ首, テキストネック, マッサージ効果, 動悸, 大阪内科, 姿勢改善, 循環器内科, 心斎橋内科, 息苦しさ, 整体効果, 肩こり, 肩こり原因, 肩こり治療, 胸の違和感, 胸痛, 胸痛原因, 自律神経失調症, 首こり, 首こり治療
-
自律神経失調症チェック|めまい・動悸・疲労の原因と対策【医師解説】大阪・心斎橋の内科|福本医院

「なんとなく体調が悪い」「検査では異常がない」と言われた方へ
その症状、自律神経の乱れかもしれません。
👉 心斎橋で自律神経症状のご相談は
福本医院へ
自律神経失調症とは?
自律神経は、心臓・血圧・消化・発汗・排尿など、
生命維持に関わるほぼすべての機能をコントロールする神経です。
このバランスが崩れると、
-
めまい(クラクラする)
-
動悸
-
胃腸不調
-
強い疲労感
など、全身にバラバラな症状が現れます。

状況に合わせて各臓器をコントロールする、交感神経(活動モード)と副交感神経(リラックスモード)のバランス
自律神経失調症 簡易チェックリスト
当てはまる症状にチェックしてください。
■ 心血管系
-
立ち上がるとめまい・目の前が暗くなる(クラクラする)
-
起立時に強い動悸(脈が速い)
-
失神または失神しかけたことがある
■ 発汗・体温調節
-
異常な発汗(多すぎる or 出ない)
■ 消化器
-
食後の胃もたれ・吐き気・早期満腹感
-
便秘や下痢を繰り返す
■ 泌尿器
-
尿意切迫・排尿困難
■ 感覚系
-
まぶしさ・ピント調節異常
■ 全身症状
-
強い慢性疲労(休んでも回復しない)
-
ブレインフォグ(思考低下・集中力低下)
判定の目安
-
0〜2個:低リスク
→ 一時的な体調不良の可能性
-
3〜5個:中リスク
→ 自律神経の関与が疑われる
-
6個以上:高リスク
→ 全身性の自律神経障害の可能性が高い
✔ 3個以上当てはまる方
✔ 動悸・めまい・疲労が続く方
👉 一度、循環器・自律神経の評価をおすすめします
(心斎橋・福本医院)
医学的に重要なポイント
「臓器の数」が診断のカギ
自律神経の異常では、
👉 複数の臓器にまたがる症状が出る
これが最大の特徴です。
-
心臓(動悸)
-
胃腸(不調)
-
発汗(異常)
-
排尿(異常)
👉 1つだけ → 局所疾患
👉 複数 → 自律神経障害を強く疑う
代表的な疾患
-
起立性低血圧
-
体位性頻脈症候群(POTS)
-
自律神経ニューロパチー
特にPOTSでは、
-
動悸
-
疲労
-
ブレインフォグ
が強く、生活の質を大きく低下させます。
以下の症状も、自律神経の乱れに伴ってよくみられます。
-
夜なかなか眠れない、眠りが浅い(不眠)
-
些細なことでイライラしやすい
-
やる気が出ない、朝から体も頭も重い
-
不安感が強い、落ち着かない
なぜ自律神経は乱れるのか?
① ストレス・疲労
交感神経が過剰に働き続ける
② 睡眠不足
血圧・心拍調整機能が低下
③ カフェイン
動悸・頻脈を悪化させる
④ 慢性疼痛
交感神経の過緊張が固定化
⑤ 首こり・肩こり
👉 現代人に非常に多い原因
-
スマホ
-
PC作業
-
長時間の前傾姿勢

ポイント:悪循環が起きている
-
ストレス → 自律神経乱れる
-
自律神経乱れる → 首こり・疲労
-
首こり → さらに自律神経悪化
👉 抜け出しにくいループ
治療の考え方
① まず症状を和らげる
-
漢方
-
内服治療
-
生活指導
② 同時に生活を整える
-
睡眠改善
-
カフェイン調整
-
姿勢改善
👉 一気に治すのではなく、少しずつ整えることが重要
【警告サイン(要受診)】
以下がある場合は早めの受診を推奨します
-
失神
-
強い動悸
-
日常生活に支障のある疲労
-
急激な体調悪化
「原因が分からない体調不良」は放置しないでください。
福本医院では
-
動悸・めまいの評価
-
自律神経の視点からの診療
-
生活改善まで含めたサポート
を行っています。
👉 心斎橋で自律神経症状のご相談は
福本医院へ
■ よくある質問(FAQ)
Q1. 自律神経失調症とは何ですか?
A. 自律神経(交感神経と副交感神経)のバランスが崩れ、めまい・動悸・疲労・胃腸不調などが全身に現れる状態です。特定の臓器の病気ではなく、全身の調整機能の乱れです。
Q2. 自律神経失調症で「クラクラする」めまいは起こりますか?
A. はい。特に立ち上がった時に「クラクラする」「ふらつく」感覚は、自律神経の血圧調整異常によって起こります。起立性低血圧やPOTSの可能性があります。
Q3. 動悸も自律神経が原因ですか?
A. はい。自律神経が乱れると心拍数の調整がうまくいかず、突然の動悸や頻脈が起こります。特に起立時に強い場合は注意が必要です。
Q4. 疲れているのに回復しないのはなぜですか?
A. 自律神経の乱れにより、副交感神経(回復モード)が働かず、休んでも回復しない疲労が続きます。
Q5. 不眠やイライラも関係ありますか?
A. 関係します。ただしこれらは診断の中心ではなく、自律神経の乱れによる関連症状です。睡眠不足は逆に悪化要因にもなります。
Q6. 自律神経失調症の原因は何ですか?
A. 主な原因は以下の組み合わせです
・ストレス
・睡眠不足
・生活リズムの乱れ
・カフェイン
・首こり・姿勢不良
Q7. スマホやパソコンは影響しますか?
A. はい。長時間の前傾姿勢により首の筋緊張が続き、自律神経を乱す原因になります。
Q8. 検査で異常がないのに症状があるのはなぜですか?
A. 多くの場合、臓器そのものではなく調整機能(神経)の異常だからです。そのため通常の検査では異常が出ないことがあります。
Q9. 自律神経失調症は治りますか?
A. 多くは改善可能です。ただし、生活習慣を含めて少しずつ整えることが重要です。
Q10. 受診の目安はありますか?
A. 以下の場合は受診をおすすめします
・チェックリストで3項目以上当てはまる
・クラクラするめまいや動悸が続く
・日常生活に支障がある
Q11. 朝起きた時にクラクラするのはなぜですか?
A. 朝起きた直後の「クラクラする」めまいは、自律神経による血圧調整がうまく働いていない可能性があります。特に寝ている状態から急に起き上がると、血圧が一時的に低下し、脳への血流が不足してふらつきが起こります。起立性低血圧や体位性頻脈症候群(POTS)でもよく見られる症状です。
Q12. 自律神経失調症と貧血の違いは何ですか?
A. どちらも「めまい」「ふらつき」を起こしますが、原因が異なります。
-
自律神経失調症:血圧や心拍の調整機能の異常(神経の問題)
-
貧血:血液中のヘモグロビン低下による酸素運搬不足
貧血では血液検査で異常が見つかることが多い一方、自律神経失調症では検査が正常でも症状が出ることがあります。両者が合併している場合もあるため、医療機関での評価が重要です。
Q13. 自律神経失調症と更年期障害の違いは何ですか?
A. 症状は似ていますが原因が異なります。
-
自律神経失調症:ストレス・生活習慣・姿勢などによる神経バランスの乱れ
-
更年期障害:女性ホルモン(エストロゲン)の低下
更年期ではホットフラッシュ(のぼせ・発汗)が特徴的ですが、自律神経失調症でも似た症状が出ることがあります。年齢や経過、血液検査などを総合して判断します。
「クラクラするめまい」や動悸が続いていませんか?
自律神経の乱れは、検査では異常が出にくいため見逃されがちです。
気になる症状がある方は、早めのご相談をおすすめします。
👉 心斎橋で自律神経症状のご相談は福本医院へ
関連記事
参考文献リスト
1. 起立性低血圧の診断と治療(Lancet Neurology)
自律神経不全の最も一般的な臨床像である「起立性低血圧」に関する、2022年時点での最新の合意事項をまとめた包括的レビューです。
-
タイトル: Diagnosis and treatment of orthostatic hypotension
-
著者: Wieling W, et al.
-
掲載誌: The Lancet Neurology (2022)
2. 体位性頻脈症候群(POTS)の決定版レビュー(Nature Reviews)
若年層に多い自律神経失調の一種であるPOTSについて、その病理生理、診断基準、生活指導から薬物療法までを網羅した世界的に評価の高い文献です。
-
タイトル: Postural orthostatic tachycardia syndrome: clinical presentation, aetiology and management
-
著者: Fedorowski A.
-
掲載誌: Journal of Internal Medicine, 285(4), 352-366. (2018)
3. 自律神経不全の診断と管理の体系的ガイド(Neurologic Clinics)
臨床現場でのアプローチに重点を置き、多様な原因(糖尿病、自己免疫、特発性など)による自律神経障害をどのように鑑別し、管理すべきかを詳述しています。
-
タイトル: Dysautonomia: Diagnosis and Management
-
著者: Hovaguimian A, et al.
-
掲載誌: Neurologic Clinics (2023)
4. パーキンソン病における自律神経障害(Lancet Neurology)
神経変性疾患に伴う自律神経機能不全のメカニズムを解明した重要な論文です。特に心臓の交感神経不全など、中枢と末梢の関わりを深く分析しています。
-
タイトル: Dysautonomia in Parkinson’s disease: neurocardiological abnormalities
-
著者: Goldstein DS.
-
掲載誌: The Lancet Neurology (2003)
5. 自律神経機能の基礎生理と臨床への応用(Handbook of Clinical Neurology)
自律神経系の解剖学的基礎から、機能検査法、各種疾患への応用までを網羅した、教育的価値の高いリファレンスです。
-
タイトル: Basics of autonomic nervous system function
-
著者: Gibbons CH.
-
掲載誌: Handbook of Clinical Neurology (2019)
6. 頸筋異常による自律神経症状(頸性神経筋症候群)の提唱
日本の松井孝嘉医師のグループが、首の筋肉(頸筋)の異常が頭痛、慢性疲労、めまい、そして自律神経失調症を引き起こすという概念「頸性神経筋症候群(Cervical Neuro-Muscular Syndrome: CNMS)」を世界に向けて報告した論文です。国内における「首こり病」という概念のベースとなっています。
-
タイトル: Cervical Neuro-Muscular Syndrome: Discovery of a New Disease Group Caused by Abnormalities in the Cervical Muscles
-
著者: Matsui T, et al.
-
掲載誌: Neurologia medico-chirurgica (2012)
-
情報の限界: 単一の日本のグループからの報告。
7. 前傾姿勢(テキストネック)と自律神経・感覚運動制御の横断研究
ストレートネックやテキストネックと呼ばれる「頭部前傾姿勢(Forward Head Posture: FHP)」の被験者と正常な被験者を比較し、FHP群において交感神経皮膚反応の異常(自律神経の過度な興奮性)や感覚運動制御の異常が見られたとするエジプトなどの合同研究チームによる報告です。
-
タイトル: Is forward head posture relevant to autonomic nervous system function and cervical sensorimotor control? Cross sectional study
-
著者: Moustafa IM, et al.
-
掲載誌: Gait & Posture (2020)
8. 頸部の靭帯不安定性と迷走神経(自律神経)機能不全の理論モデル
長時間のスマートフォンやPC使用による「下を向く生活(forward head-facedown lifestyle)」が、首の靭帯を徐々に引き伸ばし(クリープ現象)、それが首を通る迷走神経(副交感神経の要)を牽引・圧迫することで、全身の自律神経症状を引き起こすというメカニズム(Cervicovagopathy)を考察したレビュー論文です。
-
タイトル: Cervicovagopathy: ligamentous cervical instability and dysstructure as a potential etiology for vagus nerve dysfunction in the cause of human symptoms and diseases
-
著者: Hauser RA, et al.
-
掲載誌: Frontiers in Neurology (2025)
-
DOIリンク: https://doi.org/10.3389/fneur.
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.11 POTS, ストレス, ブレインフォグ, めまい, 体位性頻脈症候群, 動悸, 大阪内科, 心斎橋内科, 慢性疲労, 睡眠不足, 肩こり, 自律神経チェック, 自律神経失調症, 起立性低血圧, 首こり
-
-
【健康診断でコレステロール・中性脂肪が高い方へ】違い・基準値・治療の目安を循環器専門医が解説|心斎橋 福本医院
「まだ大丈夫だろう」と、そのままにしていませんか?
実は、コレステロールや中性脂肪の異常は、
自覚症状がないまま進み、ある日突然、心筋梗塞や脳梗塞として現れることがあります。
👉 少しでも気になる方は、早めの確認をおすすめします

健診で異常を指摘されたら、迷わず早めに受診を。ふくぼ先生とリリー看護師がやさしくサポートします。
コレステロールと中性脂肪の違い
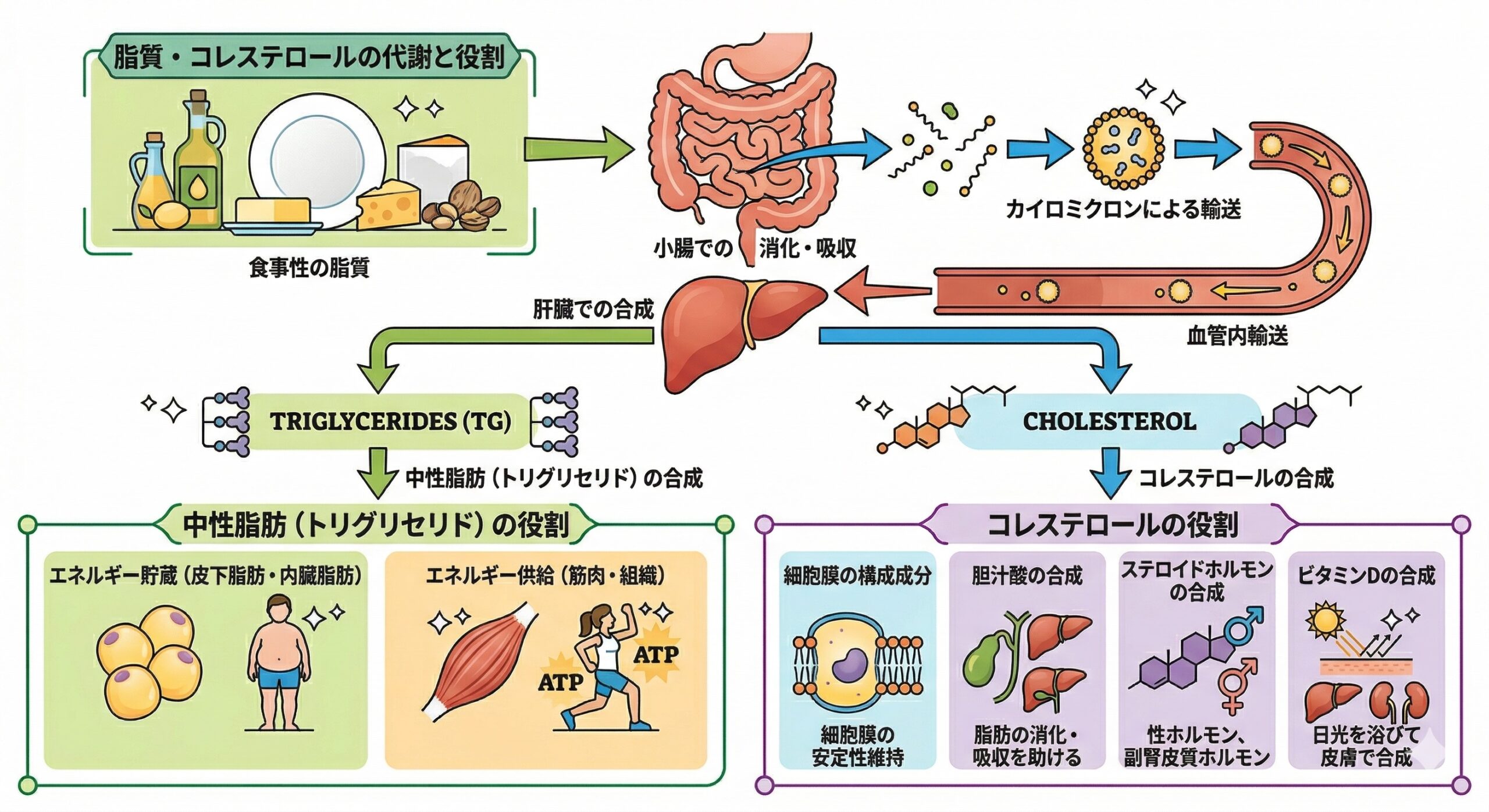
どちらも「脂(あぶら)」ですが、役割はまったく異なります。
■ コレステロール(体の材料)
コレステロールは、体にとって必要な成分です。
細胞膜・ホルモン・胆汁酸などの材料になります。
-
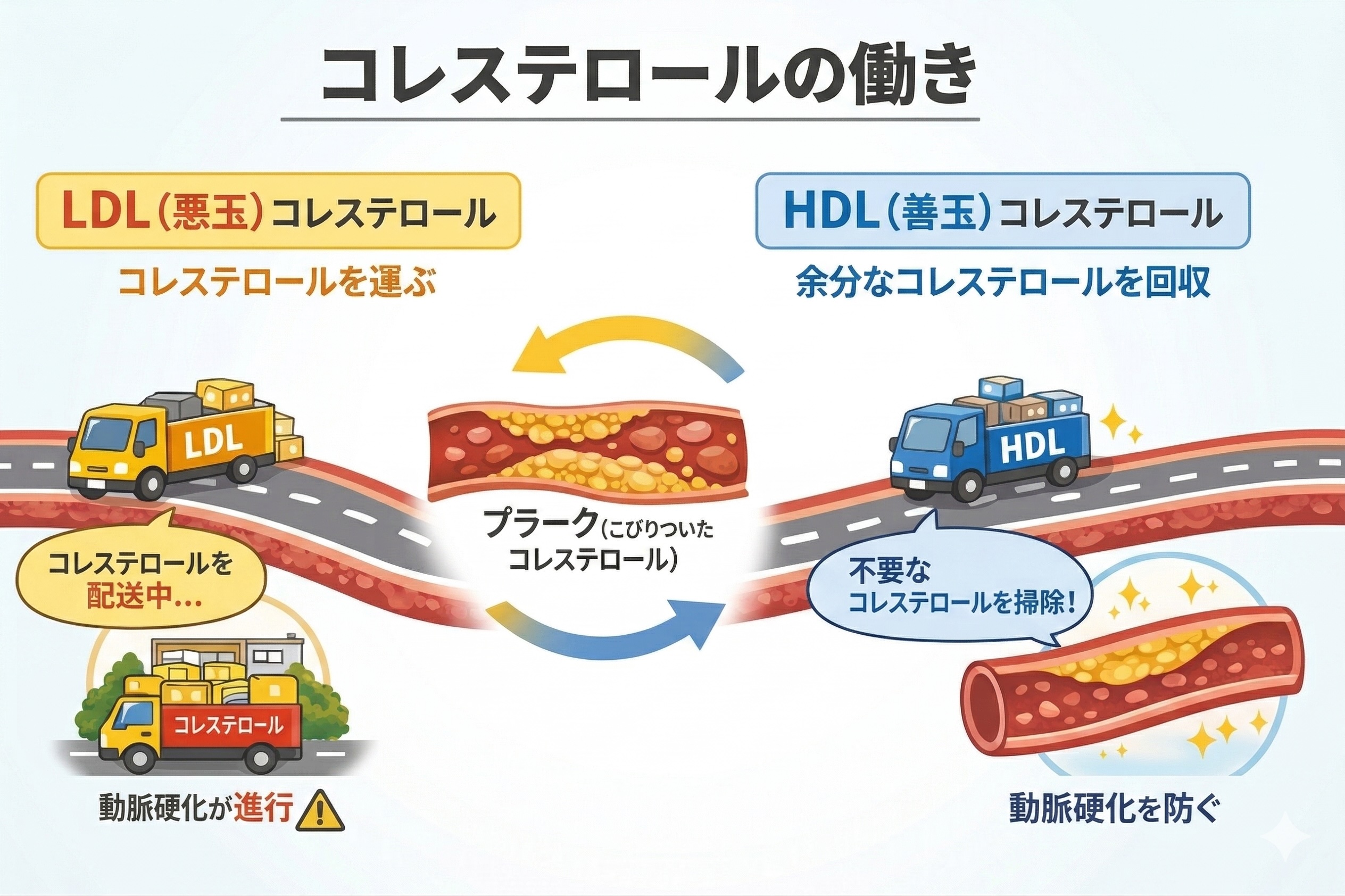
LDL(悪玉)コレステロール
→ 肝臓から全身へ運ぶ
→ 多すぎると血管の壁にたまり、動脈硬化を進める
-
HDL(善玉)コレステロール
→ 余分なコレステロールを回収
→ 動脈硬化を防ぐ働き

【図解】LDL(悪玉)コレステロールとHDL(善玉)コレステロールの役割と、血管内でのプラーク形成・動脈硬化への影響
■ 中性脂肪(トリグリセリド:エネルギー源)
中性脂肪は、余ったエネルギーの貯蔵庫です。
ただし増えすぎると、
-
HDL(善玉)が減る
-
LDLが小型化(small dense LDL)
→ 血管に入り込みやすくなる
👉 動脈硬化を一気に進める原因になります

食事から摂取した脂質が消化・吸収を経て、中性脂肪(エネルギーの貯蔵と供給)とコレステロール(細胞膜や各種ホルモンの材料)として体内で働くまでの流れ。
脂質異常症とは?
血液中の脂質バランスが崩れた状態を指します。
項目
基準値(mg/dL)
異常の目安
LDLコレステロール
<140
高いと動脈硬化リスク
HDLコレステロール
≧40
低いとリスク
中性脂肪
<150
高いとリスク
※日本動脈硬化学会(JAS)2023年版ガイドライン
放置するとどうなる?
脂質異常症の怖いところは、症状が出ないことです。
しかし体の中では、確実に変化が進んでいます。
-
心筋梗塞
-
狭心症
-
脳梗塞
-
突然死
👉 「症状がない=安全」ではありません
治療開始の目安
治療は「数値だけ」で決めるものではなく、
全体のリスクを見て判断します。
■ 一次予防(病気の既往なし)
-
LDLコレステロール 160mg/dL以上
→ 生活改善で下がらなければ薬を検討
■ 二次予防(心筋梗塞・狭心症あり)
-
LDL 100mg/dL未満が目標
※糖尿病・腎臓病がある場合はさらに厳格
■ 中性脂肪が高い場合
-
200mg/dL以上
👉 食事・運動が基本
👉 必要に応じて薬(フィブラート・EPA)
⚠️ この段階で受診をおすすめします
-
健診で異常を指摘された
-
数値が年々上がっている
-
家族に心筋梗塞の人がいる
👉 放置せず、一度ご相談ください
よくある質問(FAQ)
Q. コレステロールが高いとすぐ薬ですか?
A. すぐに薬になるわけではありません。まずは生活習慣の見直しが基本です。
Q. 中性脂肪だけ高いのは大丈夫?
A. 放置は危険です。動脈硬化を進める要因になります。
Q. 食事だけで改善できますか?
A. 軽度なら可能ですが、リスクが高い場合は薬が必要になることもあります。
Q. 痩せれば治りますか?
A. 改善することは多いですが、遺伝の影響もあるため個別判断が必要です。
Q. 自覚症状はありますか?
A. ほとんどありません。だからこそ健診が重要です。
Q. 糖質やアルコールは、中性脂肪やコレステロールに影響しますか?
A. 糖質もアルコールも「中性脂肪を増やす主因」であり、糖質はコレステロール合成も促進します。 アルコールは直接的な合成促進よりも、肝臓の代謝障害によってコレステロールの処理を乱すタイプです。
栄養素 中性脂肪への影響 コレステロールへの影響 糖質 強く促進(脂肪酸合成経路) 合成促進(アセチルCoA経由) アルコール 強く促進(脂肪酸酸化抑制) 間接的に代謝バランスを崩す 治療を支える世界的エビデンス(一次情報)
脂質異常症治療の有効性は、以下の大規模試験で証明されています。
1. 4S (Scandinavian Simvastatin Survival Study)
-
概要: 冠動脈疾患(心筋梗塞や狭心症など)の既往がある患者に対し、コレステロールを下げる薬「スタチン(シンバスタチン)」を投与することで、全死亡率と心血管イベントを劇的に減少させることを初めて証明した歴史的な試験です。
-
論文名: Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S)
-
掲載誌: The Lancet (1994年)
-
DOI: 10.1016/S0140-6736(94)90566-5
2. WOSCOPS (West of Scotland Coronary Prevention Study)
-
概要: 心筋梗塞の既往がない「高コレステロール血症」の男性に対してスタチン(プラバスタチン)を投与した結果、初めての心筋梗塞の発症や心血管死を有意に予防できること(一次予防効果)を明確に実証した研究です。
-
論文名: Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia
-
掲載誌: The New England Journal of Medicine (1995年)
-
DOI: 10.1056/NEJM199511163332001
3. HPS (Heart Protection Study)
-
概要: 2万人以上のハイリスク患者を対象に行われた大規模試験です。コレステロール値が「正常範囲」とされていた患者であっても、スタチンを服用してさらにLDLコレステロールを下げることで、心血管リスクが確実に低下することが判明しました。
-
論文名: MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial
-
掲載誌: The Lancet (2002年)
-
DOI: 10.1016/S0140-6736(02)09327-3
4. JUPITER Trial
-
概要: LDLコレステロール値は高くないものの、体内の炎症反応マーカー(hs-CRP)が高い健康な人々に対してスタチン(ロスバスタチン)を投与したところ、心血管イベントの大幅な抑制が認められた画期的な試験です。
-
論文名: Rosuvastatin to Prevent Vascular Events in Men and Women with Elevated C-Reactive Protein
-
掲載誌: The New England Journal of Medicine (2008年)
-
DOI: 10.1056/NEJMoa0807646
5. IMPROVE-IT Trial
-
概要: 急性冠症候群を起こした患者に対して、スタチン単独よりも、小腸でのコレステロール吸収を抑える薬(エゼチミブ)を併用してLDLコレステロールを極限まで低くコントロールした方が心血管イベントを強力に予防できることを証明し、「LDLは低ければ低いほど良い (Lower is better)」という現代の治療概念を裏付けました。
-
論文名: Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes
-
掲載誌: The New England Journal of Medicine (2015年)
-
DOI: 10.1056/NEJMoa1410489
まとめ
脂質異常症の治療は、
「数値を下げること」ではなく、「将来の病気を防ぐこと」です。
同じ数値でも、
-
年齢
-
血圧
-
糖尿病
-
喫煙歴
によって最適な治療は変わります。
最後に
「まだ大丈夫」と思っている今が、実は一番大切なタイミングです。
気になる方は、どうぞお気軽にご相談ください。
福本医院では、最新の医学的根拠に基づき、
一人ひとりに合わせた管理方法をご提案しています。
心斎橋駅近くで受診可能
この記事の監修
福本医院
院長 福本 淳
内科・循環器内科
平成9年 神戸大学医学部医学科卒
医学博士
循環器専門医(登録番号15490)
2026.04.10 HDL, LDL, コレステロール, コレステロール基準値, トリグリセリド, 中性脂肪, 中性脂肪基準値, 健康診断異常, 内科, 動脈硬化, 大阪内科, 循環器内科, 心斎橋, 心筋梗塞予防, 生活習慣病, 福本医院, 脂肪肝, 脂質異常症, 脳梗塞予防, 要再検査
-
Blog
院長・スタッフブログ